Ce este tulburarea obsesiv-compulsivă?
Tulburarea obsesiv-compulsivă (TOC) este caracterizată de gânduri, idei sau senzații recurente care se produc fără voința persoanei și care o determină pe aceasta să manifeste o serie de comportamente repetitive (American Psychiatric Association, 2017). În acest sens, obsesiile constituie gândurile intrusive și (de cele mai multe ori) lipsite de sens, imaginile și impulsurile resimțite de persoana în cauză, iar compulsiile reprezintă gândurile și acțiunile pe care aceasta le realizează pentru a neutraliza obsesiile (Barlow, Durand, & Hofmann, 2018).
Davey, Dash, & Meeten (2014) afirmă că obsesiile și compulsiile sunt uneori considerate ca fiind caracteristici independente ale acestei tulburări, în sensul că diagnosticul de TOC poate fi pus și în cazul în care persoana se confruntă doar cu obsesii, fără a manifesta compulsii la nivel cognitiv și comportamental. Pe de altă parte, Abramowitz, McKay, & Taylor (2008) indică rezultatele unui studiu realizat de Foa et al. (1995) în care au fost evaluate 411 persoane care suferă de TOC, dintre care 96% se confruntau atât cu obsesii, cât și cu compulsii, în timp ce 2.1% manifestau doar obsesii (fără compulsii) și 1.9% doar compulsii (fără obsesii), ceea ce conduce la concluzia că persoanele care se confruntă doar cu obsesii sau doar cu compulsii suferă de tulburări care nu pot fi diagnosticate ca TOC. Acest punct de vedere este susținut și de legătura directă dintre obsesii și compulsii asupra căreia vom reveni ulterior.
Referitor la persoanele care suferă de această tulburare, ele sunt în general conștiente de faptul că obsesiile experimentate sunt iraționale, însă nu le pot controla prin intermediul gândirii logice sau a rațiunii (American Psychiatric Association, 2017). Conform DSM-V, TOC produce stări intense de anxietate, disconfort mental și dezgust, uneori atât de puternice încât pot afecta în totalitate funcționalitatea persoanei la nivel social, educațional sau profesional. Mai mulți autori (Aouizerate et al., 2006; Bear, Fitzgerald, Rosenfeld, & Bittar, 2010; Denys et al., 2010; Greenberg, Rauch, & Haber, 2010, apud. Barlow, Durand, & Hofmann, 2018) vorbesc despre posibilitatea realizării unei operații de neurochirurgie în cazul în care simptomele sunt mult prea severe iar celelalte tehnici de tratament au eșuat. Atât obsesiile, cât și compulsiile consumă extrem de mult timp din ziua unei persoane (mai mult de o oră pe zi), în anumite cazuri (severe) fiind afectată întreaga funcționare pe parcursul unei zile. Revenind la conștientizare, DSM-V menționează trei forme ale acesteia: a) conștientizarea bună sau parțială – atunci când individul este conștient de falsitatea convingerilor sale; b) conștientizare redusă – atunci când individul consideră că convingerile sale sunt probabil adevărate; c) conștientizare absentă/convingeri delirante – atunci când individul crede în totalitate în convingerile sale.
TIPURI DE OBSESII ȘI COMPULSII
Compulsiile pot fi de mai multe tipuri și de cele mai multe ori ele se află în relație cu tipurile de obsesii (Bloch et. al., 2008; Calamari et al., 2004, Leckman et al., 1997, apud. Barlow, Durand, & Hofmann, 2018). De exemplu, o persoană care suferă de TOC poate dezvolta o compulsie de curățare atât a suprafețelor din jurul său, cât și a propriului corp. Compulsia curățării are ca scop reducerea intensității fricii referitoare la posibilitatea de a se contamina prin intermediul murdăriei, a germenilor sau a unor chimicale cu care intră în contact. O altă compulsie este aceea de repetare a unor comportamente sau a unor propoziții cu scopul de a evita posibila apariție a unui eveniment dezastruos (gândire magică). Verificarea este și ea un tip de compulsie care servește la diminuarea intensității anxietății referitoare la posibilitatea de vătămare a celorlalți sau de autovătămare. Ordonarea și aranjarea lucrurilor se produce mai degrabă pentru a reduce disconfortul mental, în timp ce compusliile mentale se pot dezvolta ca forme de răspuns la gândurile repetitive prin mantre sau rugăciuni repetate excesiv (American Psychiatric Association, 2017).
Barlow, Durand, & Hofmann (2018) au creat un tabel reprezentativ pentru tipurile de obsesii și asocierile acestora cu diverse compulsii, utilizând rezultatele obținute în cadrul cercetărilor realizate de Mathews (2009) și Bloch et al. (2008). Noi am tradus în limba română informațiile din acest tabel (vezi tabelul nr. 1), fără a modifica însă structura sa, pentru a putea prezenta mai ușor relațiile dintre obsesii și compulsii.
Tabelul nr. 1: Tipurile de obsesii și compulsiile asociate acestora. Sursa: Barlow, Durand, & Hoffman (2018, p. 169)
| Subtipurile simptomelor | Obsesia | Compulsia |
| Simetria/Exactitatea | Nevoia de a alinia lucrurile sau le a le aranja într-un mod simetric; Impulsul de a face un lucru la nesfârșit până în punctul în care aceștia simt că este potrivit. | Aranjarea lucrurilor într-o ordine specifică; Repetarea unor ritualuri; |
| Gânduri sau acțiuni interzise (agresive/sexuale/religioase) | Stări intense de frică, impulsuri de autovătămare sau de vătămare a celorlalți; Frica de a jigni divinitatea; | Verificarea; Evitarea; Repetarea unor solicitări pentru a (re)obține asigurarea; |
| Curățenie/Contaminare | Germeni; Frica de germeni sau de contaminanți; | Spălare repetitivă/excesivă; Utilizarea mănușilor și a măștilor pentru desfășurarea activităților cotidiene; |
| Tezaurizare | Frica de a arunca lucruri; | Colecționarea/Salvarea obiectelor care nu au nici o valoare sentimentală sau care au o valoare sentimentală extrem de redusă |
Cu ce tulburări se înrudește tulburarea obsesiv-compulsivă?
La fel ca și în cazul celorlalte tulburări psihice, tulburarea obsesiv-compulsivă se înrudește cu alte tulburări care prezintă simptome asemănătoare. În DSM-V identificăm următoarele tulburări înrudite:
- Tulburarea dismorfică corporală: presupune preocuparea individului față de unul sau mai multe defecte percepute la nivelul înfățișării sale fizice, care sunt de obicei minore și care nu pot fi observate de către alte persoane, precum și manifestarea unor răspunsuri specifice sub forma unor comportamente repetitive (ex. îngrijirea excesivă, verificarea în oglindă etc.) sau a unor acte mentale cu privire la preocupările referitoare la aspect.
- Tulburarea de tezaurizare compulsivă: se referă la impulsul incontrolabil de a colecta diverse lucruri sau de a strânge obiecte fără folos sau, altfel spus, la nevoia persoanei de a salva obiecte și la disconfortul pe care aceasta îl resimte atunci când trebuie să se debaraseze de ele. Această tulburare nu poate fi asociată cu colecționatul propriu-zis.
- Tricotilomania: mai este cunoscută sub denumirea de tulburare de smulgere a părului și este caracterizată de smulgerea repetată a părului care conduce ulterior la pierderea acestuia și de încercări de neutralizare a acestei conduite.
- Dermatilomania: se mai numește și tulburare de provocare a excoriațiilor și se manifestă sub forma unui impuls incontrolabil de autovătămare a pieli prin intermediul ciupirii sau a scărpinării care determină apariția unor leziuni cutanate. Totodată, individul încearcă în mod repetat să-și neutralizeze acest comportament.
- Tulburări obsesiv-compulsive și tulburări induse de substanțe/medicamente: sunt caracterizate de simptome produse de medicamente, intoxicație sau sevraj.
- Tulburarea obsesiv-compulsivă și tulburările înrudite secundare unei afecțiuni medicale: presupun apariția unor simptome caracteristice tulburării obsesiv-compulsive, dar care apar ca efecte ale unei afecțiuni de natură medicală.
- Alte tulburări obsesiv-compulsive și tulburări înrudite specificate: se referă la acele tulburări care prezintă simptome obsesiv-compulsive, dar care nu îndeplinesc criteriile pentru o tulburare specifică de această natură, ca urmare a unui tablou clinic neobișnuit sau a incertitudinii etiologiei.
Un aspect extrem de interesant referitor la tulburarea obsesiv-compulsivă este discutat de mai mulți autori (Browne et al., 2015; Grados et al. 2001; Leckman et al., 2010; Mataix-Cols et al., 2013, apud. Barlow, Durand, & Hofmann, 2018) și se referă la faptul că o parte din persoanele care suferă de această tulburare (în special copiii și adolescenții) ajung să dezvolte tulburări de tic, într-o proporție de 10% până la 40%. O și mai mare dificultate în a diagnostica aceste tulburări întâlnim în anumite cazuri în care persoanele nu suferă ticuri propriu-zise, ci de compulsii.
Contradicții cu privire la prevalența tulburării obsesiv-compulsive
Informațiile cu privire la prevalența acestei boli nu sunt foarte concludente. De exemplu, rezultatele unei cercetări mai vechi realizată de Karno, Golding, Sorenson, & Burnam (1988) indică o prevalență de 1.9% – 3.3%, în timp ce Sasson, Zohar, Chopra, Iancu, & Hendler (1997) au arătat o prevalență de 2% la nivelul populației generale. Prevalența din DSM-V este cuprinsă între 1.1% și 1.8% la nivel internațional. Ruscio, Stein, Chiu, & Kessler (2010) vorbesc despre o prevalență de 2.3% pe parcursul vieții și de 1.2% pe parcursul a 12 luni, iar Lack, Challis, & Pelling (2008) afirmă o prevalență de 2.5%. Alte surse (OCDUK, 2018) indică o prevalență de 1.2% în populația generală. De asemenea, Plante (2005) afirmă că tulburarea obsesiv-compulsivă este mai comună pentru bărbați decât pentru femei, în timp ce Barlow, Durand, & Hofmann (2018) vorbesc despre o distribuție 1:1, menționând însă și reazultatele lui Albano et al. (1996, apud. Ibid.) care au arătat că în adolescență există o împărțire egală a acestei tulburări în rândul fetelor și băieților, deși rezultatele studiului realizat de Hanna (1995, apud. Ibid.) arătaseră că există un număr mai mare de băieți care suferă de TOC în rândul copiilor, comparativ cu numărul de fete.
Pe de altă parte, în DSM-V se menționează faptul că persoanele de sex feminin sunt mai afectate decât cele de sex masculin la vârsta adultă, dar că copiii de sex masculin sunt mai afectați de TOC decât cei de sex feminin. Yasgur (2020) indică o prevalență de 1.5% pentru femei și 1% pentru bărbați, în timp ce OCDUK (2018) afirmă totodată că există o prevalență mai mare în rândul femeilor, însă acest lucru pare să fie influențat de faptul că femeile vorbesc mai ușor despre emoțiile lor decât bărbații, ceea ce îi împiedică pe aceștia din urmă să-și recunoască problemele și să solicite ajutor profesional, fapt pentru care este probabil ca bărbații și femeile să fie afectați în mod egal.
Specificatori ai tulburării obsesiv-compulsive
Conform DSM-V, elementele specifice ale TOC se referă la existența unor convingeri disfuncționale, a unor sentimente de responsabilitate exagerate, precum și la tendința de supraestimare a amenințărilor percepute și a propriilor gânduri, alături de manifestarea intoleranței față de incertitudine și nesiguranță, dar și a tendinței de a realiza lucrurile într-un mod perfect.
Factori biologici implicați în tulburarea obsesiv-compulsivă
În urmă cu 15 ani, rezultatele cercetărilor care au utilizat tehnici de imagistică cerebrală au indicat existența unei hiperactivități la nivelul suprafeței orbitale a lobului frontal, mai precis în girusul cingular și în nucleul caudat (în ganglionii bazali) (Lack, Challis, & Pelling, 2008; Plante, 2005). Se pare că există o corelație în ceea ce privește activitatea din aceste zone ale creierului, în sensul că activarea uneia dintre regiuni presupune și activarea celorlalte (Barlow, Durand, & Hofmann, 2018). Plante (2005) atrăgea atenția asupra faptului că serotonina este extrem de activă în aceste zone ale creierului și că persoanele care suferă de TOC înregistrează un nivel redus de serotonină în comparație cu cei care nu suferă de această tulburare. Barlow, Durand, & Hofmann (2018) confirmă și ei prezența unei concentrații ridicate de serotonină în acele regiuni ale creierului și evidențiază rolul acestui neurotransmițător la nivel comportamental, acela de a modera propriile reacții. Atât acești autori, cât și Plante, afirmă că orice leziune care se produce în acest circuit al creierului poate conduce la dezvoltarea incapacității de autocontrol sau, altfel spus, la apariția unui impuls de acțiune la orice gând sau imbold perceput. Însă nu există o concluzie clară în ceea ce privește rolul serotoninei în această tulburare, căci activitatea din regiunile respective poate fi efectul (și nu cauza) gândirii repetitive și a comportamentelor ritualice.
Hansell & Damour (2008) explică modalitatea în care a fost identificată relația dintre serotonină și tulburarea obsesiv-compulsivă, mai precis prin administrarea SSRI-urilor („selective serotonin reputake inhibitors”) acelor pacienți care sufereau de depresie în comorbiditate cu TOC. Aceste medicamente nu au redus numai intensitatea simptomelor depresive, ci și pe cea a simptomelor obsesiv-compulsive. De asemenea, Barlow (2002) confirma prezența gândurilor intruzive în stările depresive și anxioase, specifice în această tulburare. Există însă multe motive pentru care TOC se manifestă în comorbiditate cu depresia și anxietatea, precum prezența mult mai intensă a cognițiilor negative ca și consecință a experimentării simptomatologiei TOC sau ca urmare a faptului că stările negative influențează creșterea frecvenței gândurilor intrusive, dar și a duratei acestora.
Un model neuroanatomic al tulburării obsesiv-compulsive
În prezent este recunoscut faptul că structura creierului persoanelor care suferă de TOC este diferită față de cea a persoanelor sănătoase. Cei care suferă de TOC înregistrează un volum redus al cortexului cingular anterior și al cortexul orbito-frontal median, precum și o creștere a volumului putamenului, striatumului, talamusului și a regiunilor parahipocampale. Astfel, modelul neuroanatomic actual al TOC susține că simptomatologia acestei tulburări este produsă de activitatea striatumului și a amigdalei care perturbă echilibrul fronto-subcortical, pornind de la cortexul prefrontal, ajungând la striatum și talamus, prin globul palid, și înapoi la cortex (Piras & Spalletta, 2020).
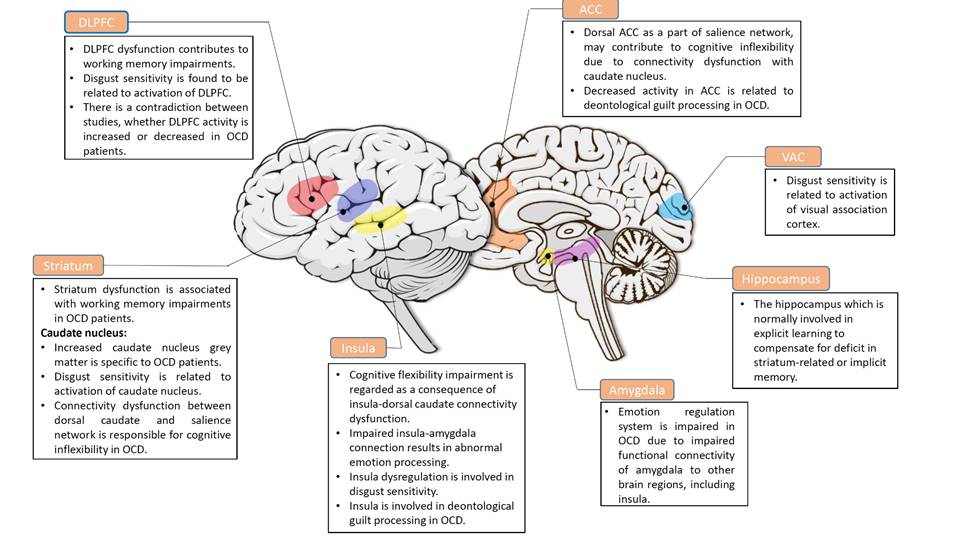
Conform lui Beutel, Stern & Silbersweig (2003, apud. Hansell & Damour, 2008), activitatea de la nivelul cortexului orbitofrontal (care este o structură primitivă a creierului uman) este responsabilă de impulsurile agresive și sexuale din comportamentul nostru, însă ele rămân în general inconștiente și nu cauzează în mod normal anxietate. Acești autori sunt de părere că în cazul celor care suferă de TOC, hiperactivitatea regiunii respective determină apariția gândurilor nedorite permițând impulsurilor să treacă din sfera inconștientă spre cea conștientă. Mai mult decât atât, nucleul caudat și ganglionii bazali par a fi implicați într-o condiție care poartă denumirea de „Pediatric Autoimmune Neuropsychiatric Disorders Associated with Streptococcal infections” (PANDAS) și care a fost pentru prima dată descrisă de către Swedo et al. (1998, apud. Ibid.). Aceasta reprezintă o condiție medicală în care copiii infectați cu streptococ ajung să dezvolte simptome specifice TOC. Deși nu există încă un consens în privința motivelor pentru care infecția cu streptococ determină apariția acestei tulburări, Swedo & Grant (2005) au propus o explicație conform căreia anticorpii care apar ca urmare a infecției respective atacă ganglionii bazali și nucleul caudat.
Gene implicate în tulburarea obsesiv-compulsivă
În tulburarea obsesiv-compulsivă sunt implicați și factori genetici. Lack, Challis, & Pelling (2008) prezintă o analiză a literaturii de specialitate realizată de Lochner & Stein (2003) care indică o prevalență de 0.7% și 4.5% a TOC în cadrul rudelor de gradul I, dar și un studiu realizat de Nestadt et al. (2000) care arată că debutul precoce se asociază cu legăturile familiale. Însă o altă analiză, de această dată mult mai recentă, realizată de Purty, Nestadt, Samuels, & Viswanath (2019) arată că există o etiologie genetică extrem de complexă în dezvoltarea acestei tulburări. Pe lângă faptul că între 4% – 8% dintre rudele indivizilor care au fost diagnosticați cu TOC suferă și ele de această tulburare și că între 20% – 40% dintre rudele de gradul I prezintă trăsături obsesive, se pare că există mai multe gene implicate în dezvoltarea acestei tulburări, precum SLC1A1 (care se ocupă de codificarea unui transportator de glutamat al cărui rol constă în transportarea acest aminoacid prin membranele plasmatice, fiind o genă de codificare a proteinelor – SLC1A1 este implicată în procesul de finalizare a acțiunilor postsinaptice ale glutamatului, dar și în menținerea concentrațiilor extracelulare ale aminoacidului respectiv sub un nivel neurotoxic), DLGAP1 (este tot o genă de codificare a proteinelor și este implicată procesul de transmisie sinaptică chimică și în legarea proteinelor complexe – poate că deloc surprinzător, această genă este implicată și în tulburările de tic) și PTPRD (de asemenea, o genă de codificare a proteinelor, membră a familiei proteinelor tirozin fosfatazei care au ca scop reglarea unor procese celulare). Cu toate acestea, nu există încă un consens referitor la genele implicate în apariția TOC. Deși pare că această tulburare are un caracter ereditar (în special la rudele de gradul I), mai sunt necesare și alte cercetări pentru a ajunge la o concluzie clară. Cercetările actuale arată că TOC este caracterizat de un tipar familial de transmitere, care este influențat în proporție de aproximativ 55% de factorii genetici și în proporție de aproximativ 45% de factorii de mediu (Piras & Spalletta, 2020). Factorul neurotrofic derivat din creier (BDNF), alături de genele de codificare ale sistemelor serotoninergice și dopaminergice (COMT și MAO-B) sunt și ele implicate în apariția TOC, însă despre acestea vom discuta mai târziu.
Deși am văzut la începutul acestui articol că există mai multe contradicții în estimarea prevalenței tulburării obsesiv-compulsive, Lack, Challis, & Pelling (2008) introduc în sfera factorilor biologici determinanți și genul. Acești autori menționează cercetările realizate de Grabe et al. (2000) și Bebblington (1998) ale căror rezultate indică o prevalență mai mare a TOC în rândul femeilor. Aceste rezultate sunt în acord, spre exemplu, cu prevalența specificată în DSM-V sau de către Yasgur (2020), însă există posibilitatea ca diferența respectivă să aibă legătură cu tendința persoanelor de sex feminin de a-și exprima emoțiile și dificultățile mult mai liber decât bărbații, așa cum au specificat cei din cadrul OCDUK (2018). Ca și în cazul genelor determinante, sunt necesare multe alte cercetări pentru a ajunge la un acord comun.
Relația dintre axa hipotalamo-hipofizo-corticosuprarenală și tulburarea obsesiv-compulsivă
Un alt factor extrem de important în înțelegerea TOC este stresul. Mineka (1985a, apud. Barlow, 2002) a arătat că animalele manifestă comportamente ritualice și stereotipice ca răspuns la stres, astfel încât compulsiile pot fi rezultatul direct al stresului sau, mai bine zis, o încercare de a controla factorii de stres. Indivizii care dezvoltă TOC sunt predispuși din punct de vedere biologic la a manifesta răspunsuri emoționale puternice în situații stresante. În acest sens, există posibilitatea ca axa hipotalamo-hipofizo-corticosuprarenală (HHC) să joace un rol extrem de important în apariția bolii. Această axă este responsabilă de gestionarea răspunsului la stres prin eliberarea în sânge a catecolaminelor precum adrenalina și noradrenalina, dar și a cortizolului, controlând răspunsul de luptă-sau-fugi. O funcționare normală a axei HHC presupune un răspuns direct proporțional cu nivelul amenințării și o încetare a răspunsului atunci când amenințarea a dispărut. Însă atunci când există o perioadă îndelungată de expunere la stres, modalitatea de funcționare a axei se poate modifica (Hansell & Damour, 2008).
Keating (2019) explică faptul că perioada intrauterină și primul an de viață sunt cele mai importante stadii de dezvoltare în ceea ce privește modalitatea de funcționare a axei HHC. Autorul susține că dereglarea nivelului de stres din organism se produce la nivel epigenetic, prin felul în care funcționează genele. Ca să fim mai explicți, nu este vorba despre o modificare la nivelul structurii ADN-ului, ci de o modificare biologică a funcției genelor. Principala genă implicată în dereglarea nivelului de stres este NR3C1, care este responsabilă de gestionarea răspunsului organismului la stres. Această schimbare epigenetică este intitulată „metilare”, de la numele compusului chimic care o produce (metilul) și presupune blocarea genei care ar trebui să activeze oprirea răspunsului de apărare în momentul dispariției amenințării. Modificarea respectivă duce la apariția dereglării stresului, astfel încât cortizolul este eliberat în organism în cantități mari și pe perioade îndelungate. Pe lângă efectele nocive asupra organelor și ale funcțiilor metabolice, prezența cortizolului în organism într-o cantitate excesivă poate cauza apariția stărilor de anxietate, agitație, furie și incapacitate de concentrare. Cauzele modificării modalității de exprimare a genei respective pot fi evenimentele traumatice din primul an de viață, insecuritatea, lipsa unui atașament sigur, chiar și stresul resimțit de mamă în perioada gravidității sau moștenirea unei versiuni metilate a genei.
Deși nu există încă o explicație clară în legătură cu relația dintre axa HHC și TOC, Faravelli, et al. (2012) evidențiază mai multe studii (Kluge et al., 2007; Catapano, Monteleone, Maj, Kemali, 1990; Menteleone, Catapano, Del Buono, Maj, 1994) ale căror rezultate au arătat o creștere a activității axei HHC în această tulburare. Mai mult decât atât, hiperactivitatea girusului gingular, despre care am vorbit anterior, este implicată în procesul de reglare al axei HHC. Însă nu este clar dacă nivelurile hormonale crescute sunt determinate de stres sau dacă sunt implicate în fiziopatologia TOC prin susținerea comportamentelor de perseverență și îngrijire (obsesivă). Interesante sunt și rezultatele obținute de Erbay & Kartalci (2015) care au arătat o creșetere semnificativă a nivelului de dehidroepiandrosteron (DHEA) și de cortizol la persoanele care suferă de TOC în comparație cu persoanele sănătoase. Evaluarea în funcție de gen a arătat o creștere a DHEA și a cortizolului în cazul femeilor, creștere care se presupune a fi cauzată de efectele dereglării axei HHC, precum și o scădere a testosteronului, în cazul bărbaților, care ar fi determinată de axa hipotalamo-hipofizo-gonadală (HHG).
Factori psihologici implicați în tulburarea obsesiv-compulsivă
Barlow (2002) afirmă că există o mare probabilitate ca toate acele persoane care dezvoltă TOC să treacă printr-un proces etiologic asemănător cu cel al indivizilor care dezvoltă fobii, adică prin experiențe de dezinformare repetată și exagerată care contribuie la apariția tulburării prin conexiunea pe care o realizează cu predispoziția genetică. OCCWG (1997, 2001; apud. Ibid.) (unde OCCWG înseamnă „Obsessive Compulsive Cognitions Working Group”) atrage atenția asupra importanței pe care persoanele care suferă de TOC o oferă propriilor gânduri intrusive pe care le percep ca fiind periculoase sau ca indicatori ai unui caracter anormal. Evaluările de acest tip ar fi cauzate de responsabilitatea excesivă pe care o resimte individul pe parcursul copilăriei sale în legătură cu propriile gânduri, ceea ce determină apariția unui puternic sentiment de vinovăție.
Mai mulți autori (Clark & O`Connor, 2005; Steketee & Barlow, 2002; Taylor, Abramowitz, McKay, & Cuttler, 2012, apud. Barlow, Durand, & Hofmann, 2018) oferă următoarea explicație: experiențele din copilărie îi învață pe indivizi că propriile gânduri sunt periculoase ca urmare a faptului că lucrurile pe care le gândesc se pot întâmpla (gândire magică), iar ei pot fi responsabili pentru ele din cauză că le-au gândit. Acest proces în care indivizii echivalează gândurile cu acțiunile poartă denumirea de „fuziune gândire-acțiune” și se crede că este produs de responsabilitatea excesivă și de sentimentul de vinovăție pe care aceștia îl dezvoltă pe parcursul copilăriei. Așadar, persoanele care suferă de TOC manifestă o serie de credințe disfuncționale care mediază severitatea simptomatologiei bolii. Aceste credințe se referă la: a) perfecționismul și intoleranța față de incertitudine; b) atribuirea unei importanțe exagerate propriilor gânduri și nevoia de a le controla; c) o responsabilitate exagerată sau o supraestimare a amenințării (Piras & Spalletta, 2020).
În prezent nu mai există nici o îndoială cu privire la importanța experiențelor din copilărie în dezvoltarea tulburărilor psihice din perioada adultă. Experiențele adverse din acea perioadă contribuie substanțial la formarea credințelor menționate anterior. Odată formulate credințele disfuncționale, gândurile intrusive normale (pe care le experimentează orice ființă umană) sunt interpretate într-un mod inadaptat, ceea ce determină apariția obsesiilor de natură clinică. Însă formarea acestor credințe are ca scop integrarea experiențelor adverse/traumatice, ca formă de adaptare. În contextul în care individul respectiv este expus în mod repetat unor experiențe de această natură pe perioada copilăriei, resursele sale și credințele respective pot căpăta o formă inadaptată. Incapacitatea de a controla evenimentele externe poate determina o necesitate mai mare de compensare prin obținerea unui control intern (mental) mai puternic, influențând astfel apariția TOC (Ibid.).
O ipoteză asemănătoare pe care Barlow (2002) a propus-o pentru înțelegerea apariției TOC este aceea că standardele extrem de ridicate sau reacțiile extrem de critice pe care le impun anumite figuri autoritare în perioada copilăriei influențează în mod direct dezvoltarea atitudinilor perfecționiste, a sentimentelor de vinovăție și implicit a credințelor referitoare la propria responsabilitate. Apoi, odată ce persoana respectivă ajunge să experimenteze evenimente cu puternic impact stresor în viața sa, aceste tendințe din copilărie se activează și se concretizează sub forma simptomelor TOC.
Deficitele de memorie și neîncrederea în propriile amintiri și capacități
Există însă mai mulți factori de natură psihologică care se asociază cu această tulburare. Lack, Challis, & Pelling (2008) vorbesc despre deficitele de memorie, neîncrederea în propria memorie, trăsături de personalitate și comorbidități. Vom prezenta și noi, pe rând, informațiile oferite de acești autori, raportându-ne pentru început la deficitele de memorie despre care au vorbit Woods et al. (2002, apud. Ibid.) în meta-analiza lor. Aceștia susțin că comportamentele de verificare apar ca urmare a deteriorării memoriei explicite, a unei lipse de încredere în aceasta sau a unei combinații dintre cele două variabile. Însă există și posibilitatea ca această deteriorare să fie secundară simptomelor TOC, în sensul că obsesiile îl pot distrage pe individ de la îndeplinirea sarcinilor legate de memorie. Totodată, indivizii care se confruntă cu nevoia de a verifica înregistrează un nivel mult mai scăzut de încredere în propriile amintiri. Acest lucru s-ar explica prin preocuparea pe care cei care suferă de TOC o manifestă în legătură cu lacunele memoriei lor, fapt pentru care lipsa încrederii ar favoriza nevoia de verificare. Referitor la aceasta din urmă, Steketee et al. (1985, apud. Barlow, 2002) au identificat că mamele celor care se confruntă cu compulsia de a verifica lucruri sunt mult mai meticuloase și exigente decât în cazul celor care manifestă compulsia de a se spăla. În acest sens, nu numai obsesia s-ar concretiza pe baza unei tendințe învățate, ci și compulsia, sub forma tendinței de a reacționa în mod meticulos la stres sau la evenimente negative.
Incapacitatea de a tolera incertitudinea și ambiguitatea care se pot afla în relație cu o posibilă amenințare, precum și supraestimarea probabilității și a severității pericolului în anumite situații (Foa & Kozak, 1986; Jones & Menzies, 1997; OCCWG, 1997, 2001; Rasmussen & Eisen, 1989, apud. Ibid.) ar putea avea legătură cu afectarea capacității de a realiza raționamente epistemologice, întrucât persoanele care suferă de TOC pornesc inițial de la asumpția că există un pericol în acțiunea pe care vor să o desfășoare și că acesta va persista până când vor îndeplini sarcinile necesare eliminării sale. Kring et al. (2007, apud. Lack, Challis, & Pelling, 2008) au arătat că există o tendință în aceste persoane de a manifesta îndoieli extreme, dar și de a amâna sau de a experimente dificultăți reale în luarea unor decizii. Aceleași manifestări au fost identificate și de către Reed (1985, apud. Barlow, 2002) sau Persons & Foa (1984, apud. Ibid.), iar Frost & Steketee (1997, apud. Ibid.) au ajuns la concluzia că cei care suferă de TOC au nevoie de o cantitate suplimentară (uneori excesivă) de informație înainte de a lua o decizie. Pe de atlă parte, Savage et al. (1999, apud. Ibid.) afirmă faptul că îndoiala și intoleranța față de ambiguitate ar putea fi cauzate de dificultățile cognitive ale acestor indivizi în ceea ce privește abilitatea lor de categorizare, organizare și modificare a seturilor mentale.
Incapacitatea de a-și controla propriile gânduri are două consecințe principale în cazul celor care suferă de TOC (Barlow, 2002): prima se referă la dezvoltarea compulsiilor sub formă de strategii mentale și comportamentale care au ca scop neutralizarea obsesiilor; cea de-a doua constă în experimentarea alarmelor false, care se concretizează prin intermediul stărilor de anxietate constante și care se asociază cu acestea prin intermediul unor gânduri specifice, ceea ce conduce ulterior la apariția unor reacții de panică. O problemă importantă apare în acest caz atunci când persoana încearcă să-și neutralizeze gândurile, deoarece o astfel de încercare se soldează cu un rezultat opus celui așteptat (Rachman, 1997 apud. Lack, Challis, & Pelling, 2008). Însă acest lucru este întâlnit și la persoanele care nu suferă de TOC: atunci când încercăm să ne suprimăm gândurile, nu facem altceva decât să creștem predominanța lor (Wegner, 1998, apud. Barlow, 2002). Dificultatea celor care suferă de TOC este însă mult mai intensă, dacă ne aducem aminte de fuziunea gândire-acțiune pe care aceștia o experimentează. Mai mult decât atât, se pare că suprimarea gândurilor negative este facilitată de alte gânduri de aceeași natură, motiv pentru care persoanele cu TOC pot dezvolta o tulburare depresivă în comorbiditate (Salkovskis & Campbell, 1994; Wegner, 1989, apud. Ibid.). Însă există și o relație opusă în acest caz, în sensul că tulburarea depresivă și stările intense de stres pot facilita apariția gândurilor intrusive, care ajung apoi să se repete și care se concretizează în TOC.
Comorbiditățile tulburării obsesiv-compulsive
Tükel el al. (2002) au arătat într-o cercetare realizată pe un eșantion de 147 de persoane care suferă de TOC că 68.7% dintre participanți sufereau de cel puțin încă o tulburare pe Axa I în comorbiditate. Mai precis, 31.3% dintre participanți manifestau o tulburare în comorbiditate, 27.9% manifestau două tulburări în comorbiditate, iar 14.3% manifestau trei tulburări în comorbiditate. Cea mai comună tulburare comorbidă pare să fie tulburarea depresiv-majoră (39.5%), urmată de alte tulburări precum distimia (20.4%), fobia specifică (17.7%), fobia socială (15.6%), tulburarea de anxietate generalizată (12.2%) și tulburarea de panică (9.5%). De asemenea, o analiză a literaturii de specialitate realizată de Pallanti et al. (2011) a evidențiat faptul că prevalența tulburării depresiv-majore în comorbiditate cu tulburarea obsesiv-compulsivă este cuprinsă între 19% – 90%, în funcție de metodologia utilizată în cadrul cercetărilor. Cu toate acestea, se pare că între 60% – 80% dintre cei care suferă de TOC manifestă cel puțin un episod depresiv pe parcursul vieții lor. În orice caz, tulburarea depresiv-majoră reprezintă cea mai comună comorbiditate în tulburarea obsesiv-compulsivă (Labad et al., 2018).

Totodată, se pare că tulburarea bipolar-maniacală se dezvoltă în comorbiditate cu TOC. De exemplu, Robins & Price (1991, apud. Ibid.) indicau o prevalență de 23% în acest caz, în timp ce Joshi et al. (2010, apud. Ibid.) aproximau prevalența între 15% – 35%. Alți autori (Perugi et al., 1997, Hantouche et al., 2003, Faravelli et al., 2004, apud. Ibid) vorbesc despre o prevalență de 21.5% a acestei comorbidități. Mai mult decât atât, se pare că prevalența tulburării bipolar-maniacale este mult mai mare în rândul persoanelor care suferă de TOC în comparație cu cele din populația generală (9% – 35% vs. 1.5% – 2.3%) (Cassano et al., 1999, McElroy et al., 2001, Simon et al., 2004, apud. Ibid.). Alte meta-analize mai recente (Amerio et al., 2015; Nabavi, Mitchell, & Nutt, 2015) aproximează o prevalență de 17% – 18%, respectiv 10.8% în ceea ce privește TOC și comorbiditatea acesteia cu tulburarea bipolar-maniacală.
TOC se poate manifesta și în comorbiditate cu anumite psihoze, precum tulburarea schizofrenică, unde prevalența ar fi cuprinsă între 10% – 60% (Pallanti et al., 2011). Aceeași autori au evaluat și prevalența în cazul tulburărilor de personalitate, iar rezultatele lor diferă de cele din cadrul cercetării realizate de Tükel el al. (2002), întrucât Pallanti și colaboratorii săi menționează o comorbiditate a TOC pe parcursul vieții cu tulburarea fobică specifică de 22%, de 18% în cazul tulburării de anxietate socială (fobia socială), de 12% pentru tulburarea de panică și de 30% pentru tulburarea de anxietate generalizată.
Pe de altă parte, dacă în copilăria persoanelor care suferă de TOC sunt identificate și evenimente traumatice, atunci există un risc crescut de dezvoltare a tulburării de stres posttraumatic (TSPT) în comorbiditate. Boudreaux et al. (1998, apud. Piras & Spalletta, 2020) au identificat o prevalență de 28% în ceea ce privește comorbiditatea celor două tulburări într-un eșantion de 391 de persoane care au fost victime ale unor crime. Mai mult decât atât, Lafleur et al. (2011, apud. Ibid.) au descoperit un risc de 14 ori mai mare de a dezvolta TOC în cazul unui eșantion compus din copii care sufereau de TSPT, dar și un risc de 9 ori mai mare de a dezvolta această tulburare ca urmare a experiențelor traumatice, iar Gershuny et al. (2008, apud. Ibid.) au identificat într-un studiu realizat pe un eșantion de 104 persoane diagnosticate cu TOC rezistent la tratament că 84% dintre aceștia au suferit cel puțin un eveniment traumatic pe parcursul copilăriei lor și că 40% dintre aceștia îndeplineau criteriile necesare TSPT. Așadar, legătura comorbidității TOC și TSPT se poate produce în trei modalități diferite: TOC poate precede TSPT; TOC poate urma TSPT; TOC și TSPT se pot dezvolta concomitent (Piras & Spalletta, 2020).
Manifestarea TOC și TSPT în comorbiditate în cazul persoanelor care au suferit traume în copilărie este caracterizată de două fenotipuri diferite: a) fenotipul pre-traumatic al TOC, în care TOC se produce înainte de TSPT și care este caracterizat de aceeași etiologie a TOC primare – în acest caz apare o predispoziție a dezvoltării TSPT în comorbiditate; b) fenotipul post-traumatic al TOC, în care TOC apare după TSPT și care este asociată cu o trăstăură de personalitate specifică (evitarea daunelor), fiind caracterizată de un genotip specific (polimorfismul factorului neurotrofic derivat din creier – BDNF, care este implicat în procesul de neurodezvoltare și în plasticitatea sinapselor, moderând efectul evenimentelor de viață stresante – și polimorfismele genelor de codificare ale sistemelor serotoninergice și dopaminergice – COMT și MAO-B, unde primul menționat era deja asociat cu o suspcetibiltiate crescută de a dezvolta TOC, iar cel de-al doilea este implicat în patogenitatea stresului – care interacționează cu trauma din copilărie și care cresc riscul dezvoltării TOC), de un debut întârziat, de simpatomatologia legată de contaminare/spălare, de predominanța sexului feminin și de o frecvență mult mai mare a experiențelor traumatice în perioada copilăriei. Așadar, evenimentele traumatice cresc în mod semnificativ șansa de a dezvolta TOC prin interacțiunea care se produce între trăsăturile de personalitate, activitatea genelor care au ca scop moderarea efectelor evenimentelor de viață stresante și a riscului de a dezvolta o anumită formă de patologie psihică (Ibid.).
Trăsăturile de personalitate și tulburarea obsesiv-compulsivă
Conform lui Lack, Challis, & Pelling (2008), trăsăturile de personalitate joacă un rol important în tulburarea obsesiv-compulsivă. Cu toate acestea, rezultatele cercetărilor nu sunt foarte concludente. De exemplu, Samuels et al. (2000, apud. Ibid.) au descoperit niveluri crescute de nevrotism și agreabilitate, precum și niveluri scăzute de extraversiune în cazul celor care suferă de TOC, pe când Nooripour, Shirazi, Farnam, & Arab (2017) au raportat niveluri scăzute de deschidere, agreabilitate și conștiinciozitate și o lipsă a vreunei corelații semnificative cu extraversiunea, însă sunt concludenți în ceea ce privește nivelul crescut al nevrotismului. Rector, Hood, Richter, & Bagby (2002) indică existența unor niveluri crescute de nevrotism și scăzute în cazul extraversiunii, niveluri scăzute de conștiinciozitate și niveluri medii de deschidere și agreabilitate. De asemenea, rezultatele obținute de Samuels et al. și Rector, Hood, Richter, & Bagby se află în concordanță în ceea ce privește nivelurile de extraversiune cu rezultatele obținute de Fullana et al. (2004, apud. Lack, Challis, & Pelling, 2008), care au arătat că există o tendință spre introversiune în cazul celor care suferă de TOC. Cu toate acestea, noi putem fi siguri doar în ceea ce privește nivelurile crescute de nevrotism ca trăsături specifice acestei tulburări psihice (deși niveluri crescute de nevrotism se regăsesc în multe alte tulburări psihice).
Deși pare ilogic faptul că persoanele care suferă de TOC înregistrează niveluri scăzute în sfera conștiinciozității (având în vedere perfecționismul lor, nevoia de a menține ordinea etc.), se pare că aceste rezultate se înregistrează în cadrul fațetei autodisciplinei. În acest sens, severitatea simptomelor obsesiv-compulsive ar fi legată în mod direct de nivelurile scăzute ale conștiinciozității: cu cât nivelurile de conștiinciozitate ar fi mai scăzute, cu atât severitatea simptomatologică ar fi mai intensă (Abramowitz, McKay, & Storch, 2017). Pe de altă parte, Mathews, Kaur, & Stein (2008, apud. Piras & Spalletta, 2020) au arătat că trăsătura conștiinciozității reprezintă un mediator în relația dintre traumele din copilărie și dezvoltarea TOC, chiar dacă nu este în mod direct asociată cu aceasta. Interacțiunea dintre conștiinciozitate și traumă ar avea mai degrabă o funcție adaptativă.
Ce implicații are tipul de atașament în apariția tulburării obsesiv-compulsive?
Atașamentul dezorganizat și atașamentul anxios sunt asociate cu formele severe ale TOC, ca urmare a îngrijirilor parentale inadecvate pe care copilul le primește pe parcursul dezvoltării sale (Bowlby, 1982, apud. Ibid.) și a efectelor acestor tipuri de atașament asupra asumpțiilor și credințelor pe care copilul le dezvoltă în legătură cu mediul înconjurător și cu sine. Ulu & Tezer (2010, apud. Ibid.) și Wei et al. (2004, apud. Ibid.) consideră că stilul autoritar al părinților și neglijarea din partea acestora influențează apariția unui perfecționism interpersonal dezadaptativ și a unei tendințe de exagerare a evaluării amenințărilor în cazul copiilor, întrucât aceștia din urmă nu-i pot percepe pe cei din jur ca fiind surse de susținere în contextul evenimentelor de viață adverse (Doron et al., 2009, apud. Ibid.). În acest sens, îngrijirile parentale inadecvate sunt direct legate de distorsiunile cognitive despre sine și despre lumea înconjurătoare, distorsiuni care servesc ulterior drept vulnerabilități pentru dezvoltarea TOC (Yarbo et al., 2013, apud. Ibid.).
Factori sociali implicați în tulburarea obsesiv-compulsivă
Implicațiile credințelor religioase în apariția și menținerea tulburării obsesiv-compulsive
Există mai mulți factori sociali care interacționează cu felul în care apare și se dezvoltă TOC, printre care cultura, religia și suportul social (Greist, 1990, Insel, 1984, 1992, Michallef & Blin, 2001, Riggs & Foa, 1993, apud. Plante, 2005). Apartenența la o anumită cultură și la o anumită perioadă istorică influențează în mod direct perspectiva noastră asupra lumii. Astfel că indivizi care aparțin aceleiași culturi și aceleiași perioade istorice împărtășesc, de cele mai multe ori, preocupări comune. Acestea din urmă apar și în manifestările simptomatologice ale TOC (de Silva, 2006). De exemplu, Pitman (1994, apud. Nicolini, Salin-Pascual, Cabrera, & Lanzagorta, 2017) vorbește despre descrierile din secolul al XV-lea ale acestei tulburări, atunci când oamenii manifestau idei blasfemice legate de existența spiritelor demonice, obsesii care se pare că se aflau în raport cu TOC. Pe de altă parte, Petribú & Bastos (1997, apud. Ibid.) indică faptul că în țările din Orientul Mijlociu predomină obsesiile legate de tematici religioase, iar în Brazilia cele agresive. În India există o predominanță a obsesiilor legate de contaminare și a compulsiilor referitoare la curățare (Akhtar et al. 1978, apud. Ibid.), probabil ca urmare a influenței religioase din acea regiune în care se acordă o reală importanță purificării și a ritualurilor de curățare (Khanna & Channabasavanna, 1988, apud. Ibid.).
Se pare că indivizii care suferă de TOC și manifestă obsesii de natură religioasă sunt mai religioși decât cei care au obsesii de altă natură (de Silva, 2006) și prezintă o intensitate mai puternică a obsesiilor și a compulsiilor (Yorulmaz, Gençöz, & Woody, 2009, apud. Nicolini, Salin-Pascual, Cabrera, & Lanzagorta, 2017). Descrieri ale ideilor religioase ca forme de obsesii se regăsesc și în textele sacre ale creștinismul, iudaismul și islamismul. Anumite studii (Steketee & Quay, 1991, Assarian, Biqam, & Asqamejad, 2006, apud. Ibid.) au arătat chiar o tendință mai mare în cazul credincioșilor catoloci de a dezvolta TOC în comparație cu credincioși din alte religii, precum și o mai mare severitate a simptomatologiei (Tek & Ulug, 2001, apud. Ibid.). O serie de estimări evaluează că între 10% – 30% dintre persoanele care suferă de TOC manifestă obsesii referitoare la religie, iar în 5% dintre cazuri aceste obesii sunt principale (Awaad & Ali, 2015; Avgoustidis, 2013; Berrios & Kan, 1996, apud. Ibid.).
O încercare de explicare a relației dintre TOC și religie a fost realizată de Rachman (1997, apud. Da Silva, 2006) care susține că gândurile intruzive pe care le experimentează în mod normal orice individ pe parcursul vieții sale capătă un caracter obsesiv din cauza semnificației pe care individul respectiv le-o oferă. În acest sens, persoanele religioase tind să confere semnificații importante gândurilor lor, de unde și posibilitatea ca ideile blasfemice sau legate de sex să creeze o suferință puternică în interiorul lor. Inozu, Karanci, & Clark (2012, apud. Nicolini, Salin-Pascual, Cabrera, & Lanzagorta, 2017) propun aceeași explicație, însă cu alte cuvinte: regulile dogmelor religioase sunt stricte și pot afecta modul în care individul își interpretează propriile gânduri, influențându-l să încerce să le controleze în mod constant și să experimenteze sentimente de vinovăție din cauza acestora. Besiroglu, Karaca & Kesin (2014, apud. Ibid.) vin în completarea acestei explicații și afirmă că indivizii ajung să realizeze anumite acțiuni în vederea neutralizării obesiilor care sunt percepute ca fiind păcate.
Există însă o legătură și între TOC și superstiții. O cercetare realizată de Frost et al. (1993, apud. da Silva, 2006) a arătat că credințele superstițioase se asociază cu compulsivitatea, cu verificarea compulsivă, cu perfecționismul și cu responsabilitatea, fără a corela însă cu curățarea/spălarea compulsivă. Un aspect important în legătură cu rezultatele acestei cercetări se referă la faptul că credințele superstițioase au corelat mult mai puternic cu perfecționismul și cu responsabilitatea, ceea ce conduce la ideea că acestea s-ar asocia mai degrabă cu obsesiile decât cu compulsiile. Contextul cultural influențează și perioada de vârstă în care are loc apariția TOC, așa cum au arătat Fontenelle, Mendlowicz, Marques, & Versiani (2004, apud. Nicolini, Salin-Pascual, Cabrera, & Lanzagorta, 2017) prin identificarea faptului că superstițiile și gândirea magică apar la o vârstă mică. Mai mult decât atât, interpretarea cauzală a TOC este dependentă de contextul cultural, așa cum au arătat Grover et al. (2014, apud. Ibid.) care au realizat o cercetare în India și care au descoprit că în mai mult de jumătate din cazuri, cauza bolii era pusă pe seama unor forțe supranaturale și că opțiunile de tratament depind în mod direct de interpretarea cauzală, întrucât cei care atribuie apariția bolii factorilor supranaturali tind să solicite ajutor medical din partea unui vraci.
Efectele traumei asupra dezvoltării tulburării obsesiv-compulsive
Lack, Challis, & Pelling (2008) au introdus în categoria factorilor sociali și evenimentele de viață stresante, fiind recunoscut impactul acestora asupra dezvoltării TOC (Gothelf et al., 2004, Hartl et al., 2005, apud. Ibid.), dar și asupra apariția psihopatologiei în general (Barlow, Durand, & Hofmann, 2018). În studiul lui Gothelf et al., copiii care au dezvoltat TOC au înregistrat și o creștere semnificativă a evenimentelor de viață negative cu un an înainte de instalarea tulburării, iar Hartl et al. au demonstrat că cei care suferă de tulburare de tezaurizare au suferit un număr de traume semnificativ mai mare decât cei din grupul de control.
Dar trauma nu este prezentă doar în cazul tulburării de tezaurizare, ci și în TOC (Dykshoorn, 2013). În această relație ar fi implicate două alte variabile: stilul de atașament și alexitimia. Carpenter & Chung (2011) au formulat o explicație a relației dintre trauma din copilărie și lipsa atașamentului securizant, care conduce ulterior la o corelație pozitivă cu alexitimia. Aceasta din urmă corelează cu severitatea și frecvența crescută a simptomelor TOC, influețându-le în mod direct. Fără îndoială că evenimentele cu puternic impact negativ și factorii stresori din viața de zi cu zi joacă un rol important în dezvoltarea TOC. Barlow (2002) chiar a conceptualizat o explicație etiologică a TOC, cuprinzând toți factorii menționați anterior: evenimentele de viață negative influențează apariția afectelor negative legate de stres și a reacțiilor neurobiologice specifice (vulnerabilitate biologică generalizată), ceea ce conduce la apariția gândurilor intrusive (obsesii) în perioadele de stres (gândiți-vă la ce efect are această interacțiune în cazul persoanelor cu un sistem dereglat de stres!) care sunt percepute ca fiind inacceptabile și pe care individul încearcă să le neutralizeze (prin compulsii). Anxietatea se intensifică prin recurența obsesiilor, iar alături de ea și afectele negative, precum și senzația că gândurile devin incontrolabile (vulnerabilitate psihologică generalizată). În acest fel se formează o buclă de feedback a anxietății, în care individul își concentrează atenția asupra conținuturilor obsesiilor. Acesta din urmă se află în directă legătură cu anumite dispoziții pe care individul le învață și care se referă la faptul că o parte dintre gândurile sale nu sunt acceptabile (vulnerabilitate psihologică specifică). Obsesiile devin un stimul pentru activarea anxietății, provocând stări de alarmă și atacuri de panică, pentru ca apoi să se concretizeze în TOC.
În ceea ce privește prezența traumelor în perioada copilăriei, un studiu longitudinal realizat de Grisham et al. (2011, apud. Piras & Spalletta, 2020) a arătat că toți participanții care au suferit un abuz fizic pe parcursul copilăriei lor au înregistrat un risc de șapte ori mai mare de a dezvolta TOC în comparație cu cei care nu au suferit un astfel de abuz. Abuzul sexual a fost și el asociat cu o creștere a riscului de a experimenta majoritatea dimensiunilor simptomatologice ale TOC (cu excepția celor legate de contaminare/spălare), abuzul fizic a fost asociat cu dimensiunea gândurilor rușinoase, aceasta din urmă fiind asociată și cu pierderea unui părinte. Totodată, pierderea unui părinte a fost asociată cu dimensiunea simptomatoligică a gândurilor referitoare la amenințări și a compulsiilor de verificare, ceea ce conduce la ipoteza conform căreia este posibil ca anumite caracteristici specifice ale evenimentelor traumatice să se asocieze cu dimensiuni diferite ale simptomatologiei TOC.
Odată instalată TOC, dificultățile sociale și profesionale pe care individul le resimte contribuie la menținerea tulburării. Aceste dificultăți se referă la durata îndelungată a timpului pe care persoana o petrece în realizarea compulsiilor, precum și la efectele rezultate din acestea, cum ar fi starea de tensiune, frustrare sau resemnare (Kring et al., 2007, apud. Lack, Challis, & Pelling, 2008). Totodată, persoanele care suferă de TOC manifestă deteriorări ale capacității de lucru, dar și dificultăți în completarea unor sarcini în timp util din cauza compulsiilor lor (Mortiz et al., 2005, apud. Ibid.). Cu cât simptomatologia este mai severă, cu atât funcționarea socială a acestor persoane este mai slabă (Koran et al., 1996, apud. Ibid.), ceea ce conduce la apariția depresiei (Kring et al., 2007, apud. Ibid.).
Tipul de societate și tulburarea obsesiv-compulsivă
Există însă câteva diferențe în ceea ce priveșțe efectele pe care tipul de societate în care se află persoana care suferă de TOC le are asupra cursului bolii sale. În cazul în care societatea este de tip colectivist, acesta poate beneficia de mai multe relații interpersonale, ceea ce l-ar putea ajuta să facă față tulburării sale, însă ar putea totodată și să intensifice senzația de responsabilitate resimțită în interacțiunea cu cei din jur. Dacă societatea este individualistă, individul s-ar putea confrunta cu necesitatea de a concura cu alte persoane, ceea ce poate conduce la izolare socială (Hooker, 2003, Kuo, 2011, apud. Nicolini, Salin-Pascual, Cabrera, & Lanzagorta, 2017) (vezi și fenomenul „hikikomori” din Japonia, cunoscut și sub denumirea de „sindrom al retragerii sociale” – deși a fost pentru prima dată documentat în Japonia, acest sindrom a fost identificat și în celelalte regiuni ale lumii). Mai mult decât atât, Caldwell-Harris & Aycicegi (2006, apud. Ibid.) și Popa (2014, apud. Ibid.) atrag atenția asupra faptului că indivizii din societățile colectiviste acordă o importanță mai mare resurselor sociale și astfel reușesc să facă față mult mai bine situațiilor stresante în comparație cu indivizii care trăiesc în societăți individualiste.
Cum cităm?
Vă rugăm să citați acest articol în felul următor: Mihai, R.-A. (2021, Martie 14). Factorii biopsihosociali implicați în tulburarea obsesiv-compulsivă. Retrieved from Lumen in mundo: https://lumeninmundo.com/2021/03/14/factorii-biopsihosociali-implicati-in-tulburarea-obsesiv-compulsiva/
Bibliografie:
Abramowitz, S. J., McKay, D., & Storch, A. E. (2017). The Wiley Handbook of Obsessive Compulsive Disorders. Chichester: John Wiley & Sons, Ltd.
American Psychiatric Association. (2016). DSM-5: Manual de Diagnostic și Clasificare Statistică a Tulburărilor Mintale. București: Editura Medicală Callisto.
American Psychiatric Association. (2017, Iulie). What is Obsessive-Compulsive Disorder? Preluat de pe American Psychiatric Association: https://www.psychiatry.org/patients-families/ocd/what-is-obsessive-compulsive-disorder
Amerio, A., Stubbs, B., Odone, A., Tonna, M., Marchesi, C., & Ghaemi, S. N. (2015). The prevalence and predictors of comorbid bipolar disorder and obsessive–compulsive disorder: A systematic review and meta-analysis. Journal of Affective Disorders, 186, (1), 99 – 109.
Barlow, H. D., Durand, M. V., & Hofmann, G. S. (2018). Abnormal Psychology. Boston: Cengage Learning.
Carpenter, L., & Chung, C. M. (2011). Childhood trauma in obsessive compulsive disorder: The roles of alexithymia and attachment. Psychology and Psychotherapy: Theory, Research and Practice, 88, (4), 367 – 388.
Davey, G., Dash, S., & Meeten, F. (2014). Obsessive Compulsive Diosrder. New York: Palgrave Macmillan.
de Silva, P. (2006). Culture of obsessive-compulsive disorder. Psychiatry, 5, (11), 402 – 404.
Dykshoorn, L. K. (2013). Trauma-related obsessive-compulsive disorder: a review. Health Psychology and Behavioral Medicine, 2, (1), 517 – 528.
Erbay, G. L., & Kartalci, S. (2015). Neurosteroid Levels in Patients with Obsessive-Compulsive Disorder. Psychiatry Investigation, 12, (4), 538 – 544.
Faravelli, C., Lo Sauro, C., Godini, L., Lelli, L., Benni, L., Pietrini, F., . . . Ricca, V. (2012). Childhood stressful events, HPA axis and anxiety disorders. World Journal of Psychiatry, 2, (1), 13 – 25.
Hansell, J., & Damour, L. (2008). Abnormal Psychology. Jefferson City: John Wiley & Sons, Inc.
Karno, M., Golding, J. M., Sorenson, S. B., & Burnam, M. A. (1988). The epidemiology of obsessive-compulsive disorder in five US communities . Archives of General Psychiatry, 45, (12), 1094-1099.
Keating, P. D. (2019). Născut anxios: scapă de impactul dificultăților din primii ani de viață. București: Curtea Veche.
Labad, J., Soria, V., Salvat-Pujor, N., Segalàs, C., Real, E., Urretavizcaya, M., . . . Menchón, M. J. (2018). Hypothalamic-pituitary-adrenal axis activity in the comorbidity between obsessive-compulsive disorder and major depression. Psychoneuroendocrinology, 93, 20 – 28.
Lack, W. C., Challis, C., & Pelling, N. (2008). The biopsychosocial aspects of Obsessive-Compulsive Disorder: A primer for practitioners. Australian Counselling Association Journal, 8, (1), 1 – 19.
Nabavi, B., Mitchell, J. A., & Nutt, D. (2015). A Lifetime Prevalence of Comorbidity Between Bipolar Affective Disorder and Anxiety Disorders: A Meta-analysis of 52 Interview-based Studies of Psychiatric Population. EBioMedicine, 2, (10), 1405 – 1419.
Nicolini, H., Salin-Pascual, R., Cabrera, B., & Lanzagorta, N. (2017). Influence of Culture in Obsessive-compulsive Disorder and Its Treatment. Current Psychiatric Reviews, 13, (4), 285 – 292.
Nooripour, R., Shirazi, M., Farnam, A., & Arab, A. (2017). Role of big five personality traits in obsessive-compulsive disorder and sleep quality among students. Journal of Research & Health, 7, (6), 1086 – 1093.
OCDUK. (2018, Iunie 5). Occurences of OCD. Preluat de pe OCDUK: https://www.ocduk.org/ocd/how-common-is-ocd/
Pallanti, S., Grassi, G., Sarrecchia, D. E., Cantisani, A., & Pellegrini, M. (2011). Obsessive-Compulsive Disorder Comorbidity: Clinical Assessment and Therapeutic Implications. Frontiers in Psychiatry, 70, (2).
Piras, F., & Spalletta, G. (2020). Childhood Trauma in Obsessive-Compulsive Disorder. În G. Spalleta, D. Janiri, F. Piras, & G. Sani, Childhood Trauma in Mental Disorders. Cham: Springer.
Plante, T. T. (2005). Contemporary Clinical Psychology. New Jersey: John Wiley & Sons. Inc.
Purty, A., Nestadt, G., Samuels, F. J., & Viswanath, B. (2019). Genetics of obsessive-compulsive disorder. Indian Journal of Psychiatry, 37 – 42.
Rector, N. A., Hood, K., Richter, M. A., & Bagby, R. M. (2002). Obsessive-compulsive disorder and the five-factor model of personality: distinction and overlap with major depressive disorder. Behaviour Research and Therapy, 40, (10), 1205 – 1219.
Ruscio, A. M., Stein, D. J., Chiu, W. T., & Kessler, R. C. (2010). The Epidemiology of Obsessive-Compulsive Disorder in the National Comorbidity Survey Replication. Molecular Psychiatry, 15, (1), 53 – 63.
Sasson, Y., Zohar, J., Chopra, M. L., Iancu, I., & Hendler, T. (1997). Epidemiology of obsessive-compulsive disorder: a world wiew. Journal of Clinical Psychiatry, (12), 7-10.
Swedo, E. S., & Grant, J. P. (2005). Annotation: PANDAS: a model for human autoimmune disease. Journal of Child Psychology and Psychiatry, 46, (3), 227 – 234.
Tükel, R., Polat, A., Özdemir, Ö., Aksüt, D., & Türksoy, N. (2002). Comorbid conditions in obsessive-compulsive disorder. Comprehensive Psychiatry, 43, (3), 204 – 209.
Yasgur, S. B. (2020, Iulie 22). Worldwide Prevalence of OCD Higher in Women vs Men. Preluat de pe Medscape: https://www.medscape.com/viewarticle/934423
Sursă foto reprezentativă: zealous.co/mandypurchase/project/OCD-3/
Sursă foto #1: mccourier.com/obsessive-compulsive-disorder-ocd-market-by-analysis-trends-growth-size-and-forecast-2021-2028/
Sursă foto #2: https://neuroscirn.org/ojs/index.php/nrnotes/article/view/39/68
Sursă foto #3: alifeworthliving.blog/2019/04/17/dealing-with-intrusive-thoughts/
Sursă foto #4: welldoing.org/article/lets-talk-about-intrusive-thoughts-ocd
Sursă foto #5: treatmyocd.com/blog/infographic-ocd-and-comorbid-conditions
Sursă foto #6: centerstone.org/our-resources/health-wellness/obsessive-compulsive-disorder-ocd/
Sursă foto #7: campusblues.wordpress.com/2009/12/18/ocd/








