Ce sunt experiențele adverse din perioada copilăriei?
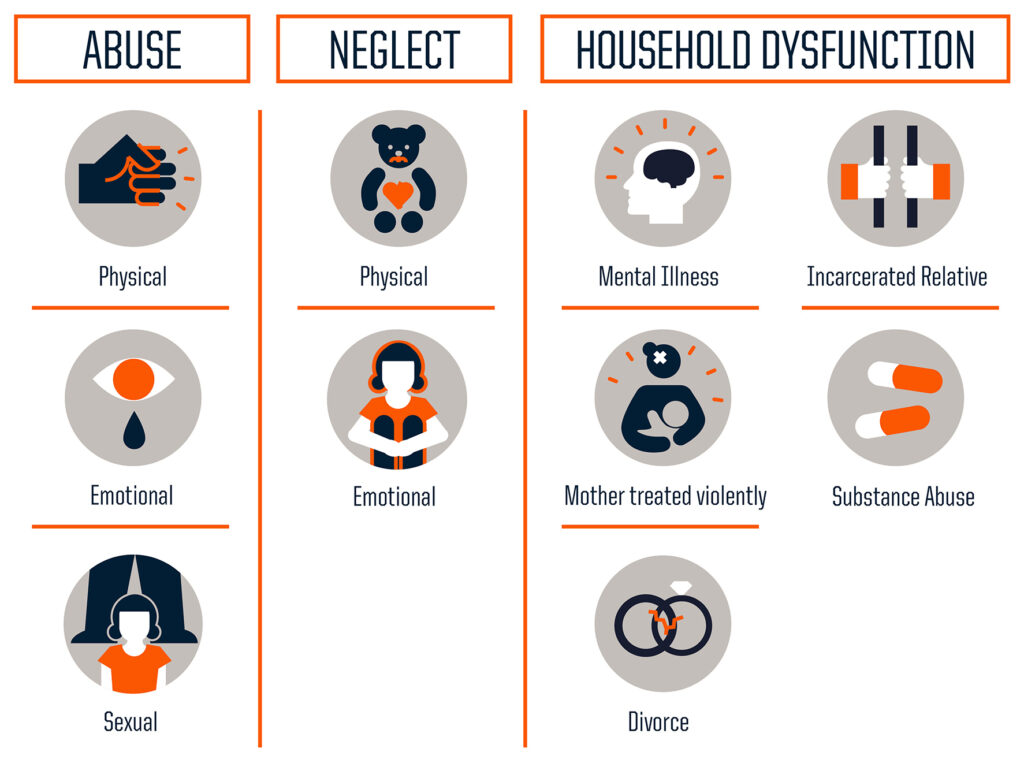
Experiențele adverse din copilărie (EAC) sau „Adverse childhood experiences” (ACE) în limba engleză reprezintă un termen umbrelă care este utilizat pentru a face referire atât la maltratarea copiilor (abuzul și neglijarea), cât și la disfuncțiile familiale (traiul alături de un părinte care abuzează de consumul de substanțe sau care suferă de o boală cronică fizică sau psihică, experimentarea directă sau indirectă (ca martor) a violenței domestice, experimentarea încarcerării unui membru al familiei, precum și pierderea unui părinte prin divorț, abandon sau prin moartea acestuia) (Waite & Ryan, 2020).
În acest sens, EAC se referă la expunerea copilului la situații traumatice, la acte de comitere sau omisiune, precum și la orice alte condiții care au capacitatea de a afecta echilibrul din interiorul unui mediu familial (Felitti et al., 1998). Finkelhor (2020) explică faptul că EAC pot fi înțelese ca un subset de condiții specifice copilăriei care sunt asociate cu o mare varietate de efecte negative pe termen lung, atât la nivel comportamental, cât și la nivel medical. O definiție mai cuprinzătoare a EAC este oferită de către Kalmakis & Chandler (2013), conform cărora EAC pot fi înțelese în sensul unor serii de experiențe negative din perioada copilăriei care variază în ceea ce privește gradul de severitate, care tind să fie cronice, care apar în mediul familial sau social al copilului și care îi produc acestuia suferință sau daune (fizice și psihice), afectând traiectoria normală de dezvoltare a întregului său organism.
Într-un articol mult mai recent, Alhowaymel, Kalmakis, & Jacelon (2021) propun o adăugire definiției anterioare care constă în specificarea faptului că EAC sunt influențate de factori culturali, sociali, de mediu și economici care au capacitatea de a afecta sănătatea ființei umane indiferent de cultura din care aceasta provine.
Buchanan et al. (2020) oferă un exemplu extrem de util pentru înțelegerea efectului negativ de cascadă pe care EAC îl pot avea asupra unei persoane: un copil care suferă sau a suferit de pe urma abuzului sexual se poate confrunta cu dificultăți de concentrare, auto-reglare, scriere și citire ca urmare a simptomelor specifice reacțiilor posttraumatice, ceea ce îi poate afecta performanțele academice, creându-i probleme la școală. Acest lucru îi poate produce frustrare, care la rândul ei îi va afecta și mai puternic performanțele, iar profesorii, colegii, poate chiar și părinții săi pot începe să-l considere leneș, lipsit de inteligență sau de dorință de cooperare. Într-un astfel de context, copilul poate alege să se oprească din a încerca să învețe, ceea ce poate produce ulterior sentimente și mai puternice de furie sau rușine. Odată cu trecerea timpului, copilul respectiv se poate identifica cu alți copii care au performanțe academice slabe și poate ajunge să petreacă timp cu aceștia. Între timp, persoanele din grupul respectiv pot începe să consume droguri sau alcool în încercarea de a scăpa de problemele cu care se confruntă, iar copilul respectiv se poate implica în astfel de activități ca urmare a necesității de apartenență. Atunci când părinții lui află acest lucru, relația dintre copil și aceștia se deteriorează și mai puternic, iar copilul continuă să se implice în activități ilegale. La un moment dat, ca urmare a implicării în activități de natură criminală, copilul poate fi arestat pentru acțiunile sale ori poate dezvolta probleme de sănătate fizică sau tulburări psihice din cauza stresului experimentat și a comportamentelor sale de risc.
Experiențele adverse din copilărie duc la apariția bolilor fizice și a tulburărilor psihice
Între EAC și sănătatea (fizică și psihică) a ființei umane există o relație (in)directă (Felitti et al., 1998). Însă EAC nu afectează doar sănătatea, ci și oportunitățile vieții cum ar fi șansa la educație sau șansa de a profesa într-un anumit domeniu. EAC se asociază cu un risc crescut de rănire, de infecții transmise prin contact sexual, de complicații în timpul perioadei de sarcină (atât pentru mamă, cât și pentru copil) sau de moarte în timpul nașterii, precum și cu sarcini nedorite (în special pe parcursul adolescenței). De asemenea, EAC se asociază cu un risc crescut de implicare a copilului în trafic sexual și cu apariția unor boli cronice precum diabetul, cancerul sau bolile coronariene (Centers for Disease Control and Prevention, 2021a).
Este important de specificat că în anul 2016 bolile coronariene, alături de diabet și de cancer (dar și consumul excesiv de droguri/alcool, alături de HIV/SIDA), au reprezentat principalele cauze ale deceselor din Europa, calculat la 100.000 de locuitori (Eurostat, 2020). Totodată, bolile coronariene, cancerul și diabetul reprezintă unele dintre principalele cauze ale morții și în Statele Unite ale Americii (Centers for Disease Control and Prevention, 2021b).
Rezultatele primei cercetări realizată de Felitti, et al. (1998), desfășurată între 1995 și 1997 pe un eșantion de 17.000 de persoane, au arătat că la baza morții timpurii a ființei umane tind să se afle EAC (de fapt, baza acestui fenomen ar fi trauma istorică ale cărei efecte determină condițiile sociale care influențează ulterior apariția experiențelor adverse în perioada copilăriei – însă în imaginea reprodusă mai jos am omis aceste două variabile) (vezi imaginea. nr. 1). Mai mult decât atât, Felitti și colegii săi au arătat că EAC sunt comune și că trauma din perioada copilăriei este frecventă printre oameni. De fapt, mai mult de jumătate dintre participanții la această cercetare au avut parte de cel puțin o EAC. Unul din patru participanți a fost expus la două categorii distincte de EAC, iar unul din șaisprezece la patru categorii diferite. Totodată, expunerea la o anumită categorie de EAC se asociază cu un risc de 80% mai mare de a fi expus și la o a doua categorie (Felitti, 2002).
În definitiv, EAC se asociază cu un risc crescut de leziuni cerebrale traumatice, fracturi, arsuri, HIV/SIDA, cancer, boli coronariene, abuz de alcool și droguri, implicare în activități sexuale riscante, sarcini nedorite, complicații pe parcursul sarcinii, moartea nou-născutului, tulburări depresive, tulburări anxioase, tentative de suicid și ideație suicidară, tulburări asociate traumei și factorilor de stres (tulburarea de stres posttraumatic (TSPT), tulburarea acută de stres, tulburări din spectrul schizofreniei, tulburări somatoforme, tulburări de comportament alimentar, disfuncții sexuale, tulburări ale ciclului somn-veghe și cu tulburări de personalitate (Centers for Disease Control and Prevention, 2021; Waite & Ryan, 2020).
Rezultatele indicate de Felitti (2002) arată că persoanele care au suferit patru sau mai mult de patru EAC înregistrează un risc de 480% mai mare de a dezvolta o tulburare depresivă decât persoanele care nu au suferit nici o EAC, precum și un risc de treizeci până la cincizeci și unu de ori mai mare de a comite suicid. Persoanele care au experimentat cel puțin patru EAC înregistrează un risc de 390% mai mare de a dezvolta o boală pulmonară obstructivă cronică (BPOC) decât cele care nu au experimentat EAC. Totodată, experimentarea a patru sau mai multe EAC se asociază cu un risc de 3.4 ori mai mare de a utiliza droguri injectabile, precum și cu un risc de 12 ori mai mare de a fuma tutun.
În articolul publicat cu patru ani înainte de cel citat anterior, Felitti et al. (1998) indicau faptul că persoanele care au suferit patru sau mai multe EAC înregistrează un risc de 1.6 ori mai mare de a dezvolta diabet, de 3.9 ori mai mare de a dezvolta bronșită cronică sau emfizem pulmonar, de 1.6 ori mai mare de a avea parte de fracturi, de 2.3 ori mai mare pentru hepatită sau icter și de 2.2 ori mai mare pentru a raporta o stare de sănătate proastă.
Asocierea negativă dintre EAC și calitatea vieții din punct de vedere medical a fost stabilită de mai mulți cercetători (cititorul interesat poate verifica o serie de surse, cum ar fi Edwards et al., 2004; Corso et al., 2008; Agorastos et al., 2014; Salinas-Miranda et al., 2015; Weber, Jud, & Landolt, 2016; Vink, et al., 2019). De fapt, există o relație de tipul „doză-răspuns” („dose-response” în engleză) între EAC și starea de sănătate a persoanei, ceea ce înseamnă că o creștere a scorului total al EAC se asociază cu o intensificare a simptomelor specifice bolilor fizice și psihice; altfel spus, atunci când numărul de EAC se află în creștere, crește și riscul de apariție a efectelor negative ale acestora (Felitti, et al., 1998; Norman et al., 2012).
Persoanele care au suferit EAC înregistrează o stare de sănătate mai proastă, o capacitate de funcționare mai slabă, un nivel mai crescut de mortalitate timpurie și un nivel mai crescut de utilizare a serviciilor medicale, precum și un risc mai mare de dezvoltare a tulburărilor somatice și a bolilor organice în comparație cu persoanele care nu au experimentat EAC (Schnurr, 2017; Luyten et al., 2017).

Efectele experiențelor adverse din copilărie
Experiențele adverse din copilărie pot altera funcțiile sistemelor de gestionare a stresului
Deși în prezent suntem siguri că EAC au capacitatea de a produce modificări neurochimice (și nu numai – inclusiv fiziologice, hormonale, imunologice etc. întrucât toate aceste sisteme sunt interconectate) care pot altera structurile și funcțiile diferitelor regiuni ale creierului, nu există încă suficiente dovezi pentru a înțelege în mod clar relația dintre tipurile specifice de experiențe (potențial) traumatizante și efectele neurocognitive ale acestora (Sala, Delvecchio, & Brambilla, 2020). Acest lucru nu înseamnă că nu dispunem de anumite cunoștințe referitoare la căile prin care EAC duc la apariția acestor modificări, ci că stabilirea exactă a unor fenotipuri specifice diferitelor forme de EAC necesită multe alte cercetări. În orice caz, trauma experimentată în copilărie poate afecta funcțiile diferitelor sisteme ale organismului implicate în gestionarea stresului, precum axa hipotalamo-hipofizo-corticosuprarenală (HHC), reacția inflamatorie a sistemului imunitar și sistemul nervos autonom (SNA) (Kuzminskaite, et al., 2020).
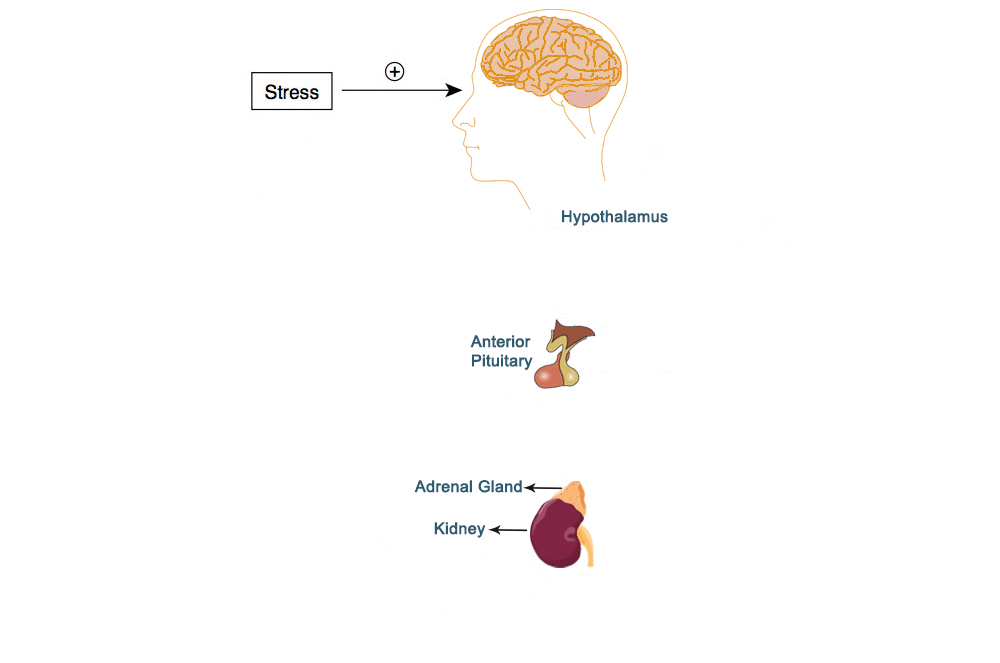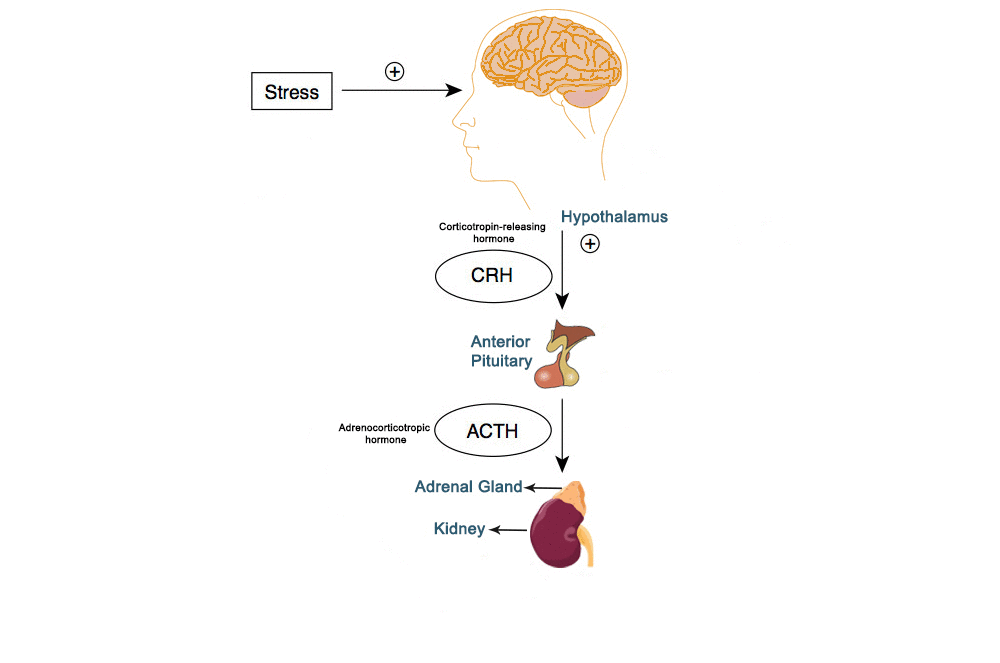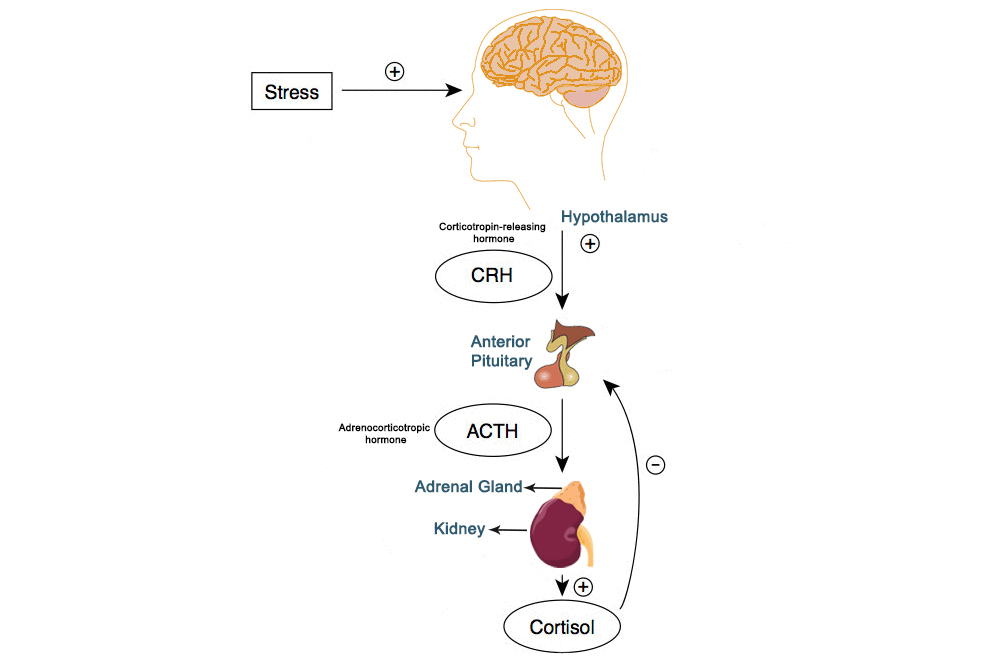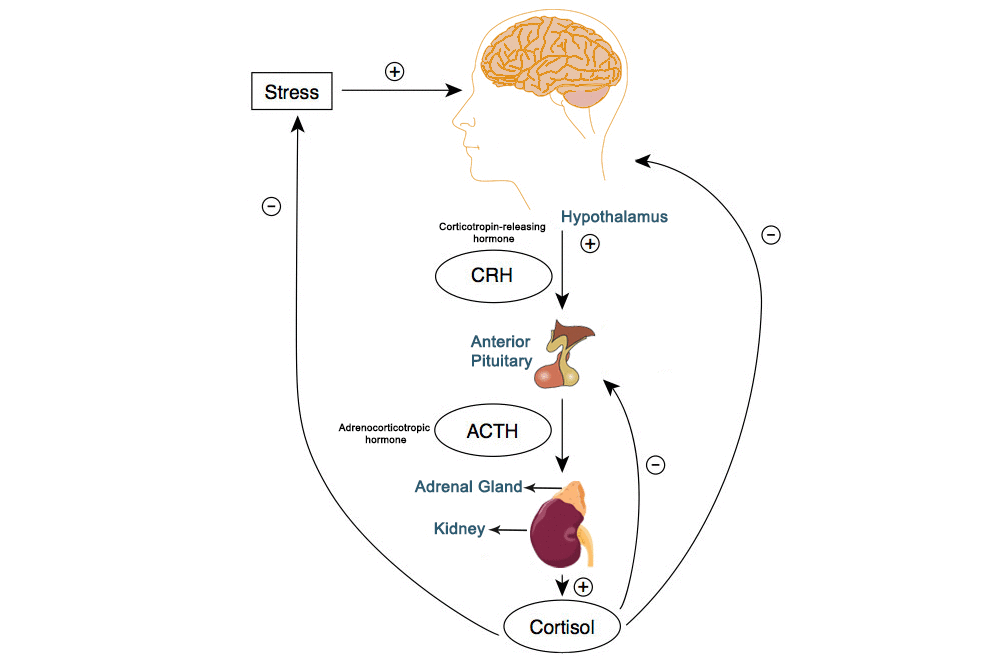
Axa HHC este activată de perceperea unui anumit factor stresor (care poate fi real sau perceput) care determină activarea circuitelor nervoase în regiunea corticală, precum și în cea limbică și hipotalamică a creierului. Atunci când ne confruntăm cu o amenințare, amigdala are rolul de a procesa răspunsul nostru emoțional. Când realizează acest lucru, amigdala transmite un semnal (informațional) de alarmă mai departe către hipotalamus (care constituie o regiune a creierului compusă din mai mulți nuclei de mici dimensiuni; scopul său principal în acest proces este acela de a lega sistemul nervos de sistemul endocrin prin intermediul glandelor suprarenale). Atunci când semnalul ajunge la nucleii paraventriculari (PVN) din hipotalamus se produc două procese diferite: 1) este activat sistemul nervos simpatic (SNS) și 2) sunt produși hormoni de eliberare a corticotropinei (CRH) și arginin-vasopresină (AVP). Activarea SNS determină activarea glandelor suprarenale (care mai poartă denumirea și de glande adrenale, fiind responsabile de eliberarea de hormoni în fluxul sanguin) care eliberează epinefrină (adrenalină) și norepinefrină (noradrenalină) (două din cele trei catecolamine considerate ca fiind esențiale în funcționarea organismului uman – a treia fiind dopamina – adică doi hormoni distincți care sunt eliberați în fluxul sanguin ca formă de răspuns la stres) pentru activarea răspunsului de luptă-sau-fugi. Pe de altă parte, eliberarea de CRH activează glanda hipofiză (glanda pituitară), care la rândul ei eliberează hormonul adrenocorticotropic (ACTH) care conduce totodată la activarea glandelor suprarenale ce vor elibera glucocorticoizi (cortizol, corticosteron etc.) în organism (Sala, Delvecchio, & Brambilla, 2020).
Glucocorticozii au rolul de a converti proteinele și lipidele în carbohidrați cu scopul de a pregăti organismul să reacționeze la amenințare și să-i poată supraviețui acesteia (Assogna, Piras, & Spaletta, 2020). Atunci când amenințarea (factorul stresor) dispare, cortizolul are rolul de inhiba prin intermediul unui proces de feedback negativ (care are scopul de a menține nivelurile predeterminate de hormoni în organism și de a asigura homeostazia acestuia) reacția la stres a organismului (Sala, Delvecchio, & Brambilla, 2020). Însă activarea cronică a sistemelor de stres ale organismului are efecte negative, în special din cauza faptului că sistemele respective nu disting, după cum spuneam mai sus, între stresul real și cel perceput – practic nu este necesar ca factorul stresor (amenințarea) să existe cu adevărat în acel moment pentru ca sistemele de stres să fie activate și să afecteze funcționarea organismului (Assogna, Piras, & Spaletta, 2020).
Deși glucocorticoizii sunt importanți în procesul dezvoltării creierului, o cantitate mult prea mare sau mult prea mică a acestora poate conduce la apoptoză, la întârzierea procesului de mielinizare, la alterarea procesului de selectare-eliminare a conexiunilor neuronale, la inhibarea neurogenezei, la scăderea factorilor de creștere și la deteriorarea plasticității neuronale. Din acest motiv, acele regiuni ale creierului care dispun de o mare densitate de receptori glucocorticoizi și care trec prin faze îndelungate de dezvoltare postnatală (ferestre de vulnerabilitate), cum ar fi cortexul prefrontal (CPF), hipocampul, amigdala etc., sunt cele mai vulnerabile spre a fi afectate (Sala, Delvecchio, & Brambilla, 2020).
EAC au capacitatea de a altera atenția, procesarea amintirilor și capacitatea de autoreglare ca urmare a modificărilor care survin la nivel neuronal. Experiențele traumatice pot conduce la formarea de amintiri care sunt păstrate ca stări ale corpului și ca tipare de (inter)acțiune, ceea ce influențează organismul uman să reacționeze în mod automat la evenimente din prezent ca și cum acestea ar fi reconstituiri ale experiențelor traumatice. Trauma din perioada copilăriei (în special trauma timpurie, din primii 6 ani de viață) poate modifica structura și fiziologia creierului astfel încât să afecteze procesele de selectare a informației pe parcursul perioadelor sensibile de dezvoltare, ceea ce modifică traiectoria de dezvoltare a creierului, afectând astfel memoria, raționamentul, reglarea emoțiilor și capacitatea de control a impulsurilor (Assogna, Piras, & Spaletta, 2020). Însă așa cum am menționat în paragraful anterior, există mai multe sisteme interconectate implicate în gestionarea răspunsului la stres cu excepția axei HHC.
Sala, Delvecchio & Brambilla (2020) indică aceste sisteme care sunt locus coeruleus (LC) (nucleu care se regăsește la nivelul punții trunchiului cerebral)/SNS/sistemul catecolaminelor, sistemul serotoninergic, sistemul oxitocinergic și sistemul imunitar și explică faptul că axa HHC, prin intermediul eliberării de CRH din hipotalamus, activează în mod indirect sistemul LC-norepinefrină/SNS și sistemul imunitar prin intermediul amigdalei, care ulterior determină o intensificare a eliberării de norepinefrină ce conduce la apariția simptomelor specifice anxietății și că activarea LC intensifică activitatea de la nivelul SNS care este responsabil de gestionarea răspunsului de luptă-sau-fugi.
Experiențele adverse din copilărie pot produce modificări la nivelul structurilor și funcțiilor diferitelor regiuni ale creierului
Într-o lucrare mai veche, Anda et al. (2006) au formulat o serie de posibile explicații cu privire la relațiile dintre EAC și disfuncțiile neurocognitive ale victimelor acestora: a) experimentarea traumei în perioada copilăriei duce la atrofierea hipocampului, a amigdalei și a CPF, ceea ce crește riscul apariției stărilor de panică, depresie, anxietate, a halucinațiilor și a abuzului de alcool și droguri; b) stresul repetat și trauma din copilărie conduc la o intensificare a activității LC și la eliberarea de norpeinefrină în organism, ceea ce crește riscul abuzului de droguri, alcool și tutun; c) expunerea la stres repetat produce modificări la nivelul structurii și funcțiilor amigdalei care sunt asociate cu comportamente agresive, disfuncții sexuale și deficite de oxitocină în organism, care la rândul lor cresc șansa de implicare în activități sexuale riscante, precum și șansa de manifestare a unor comportamente agresive orientate față de partener, alături de dificultăți în controlul furiei; d) experimentarea traumei se asociază cu reducerea volumului amigdalei și a hipocampului, care la rândul lor se asociază cu deficiențe ale memoriei (lipsa amintirilor din copilărie sau un număr redus al acestora; când numărul de EAC crește, crește și numărul anilor în care memoria este afectată); e) expunerea la stres repetat și la suferință duce la creșterea depozitelor de grăsime intra-abdominale (și nu numai), ceea ce crește riscul de apariție a obezității; f) stresul repetat și suferința conduc la o intensificare a problemelor fizice care se exprimă prin creșterea frecvenței simptomelor și tulburărilor somatice, printre care se numără și tulburările de somn; g) alterarea structurilor și funcțiilor anumitor regiuni ale creierului, inclusiv ale sistemelor de neurotransmițători, se asociază cu un risc mai crescut de dezvoltare a simptomelor specifice tulburărilor psihice sau bolilor fizice, alături de alte comorbidități.
Sala, Delvecchio & Brambilla (2020) și Assogna, Piras, & Spaletta (2020) oferă o serie de explicații cu privire la rezultatele cercetărilor din domeniul psihotraumatologiei în raport cu modificările care survin la nivel neurocognitiv în cazul victimelor traumei din copilărie. De exemplu, adulții care au suferit traume pe parcursul copilăriei tind să aibă un volum mai mic al hipocampului (care este responsabil de encodarea amintirilor experiențelor trăite într-o dimensiune spațio-temporală și care este implicat în memoria declarativă) în comparație cu adulții care nu au suferit astfel de evenimente, însă rezultatele nu sunt concludente atunci când vine vorba despre copiii și adolescenții traumatizați, motiv pentru care în prezent se consideră că reducerea volumetrică a hipocampului este dependentă de tipul, durata și momentul în care a avut loc trauma (ca urmare a proceselor specifice din cadrul ferestrelor de vulnerabilitate despre care vorbeam anterior sau a fenotipurilor specifice diferitelor forme de traumă).
Explicațiile referitoare la reducerea volumului hipocampului ca urmare a experimentării traumei se referă la efectele acumulate pe care stresul toxic le exercită asupra proceselor care au loc în această regiune cerebrală. Pe de altă parte, există posibilitatea ca volumul redus al hipocampului să se datoreze unei vulnerabilități și nu unei consecințe a experimentării traumei. Chiar și așa, ambele situații constituie factori de risc pentru dezvoltarea tulburării de stres posttraumatic, însă sunt necesare și alte cercetări pentru a stabili cu exactitate cauzele acestor diferențe. În cazul unei alte regiuni a creierului, amigdala (care este implicată în evaluarea sensului emoțional al stimulilor), o parte dintre rezultatele cercetărilor indică o creștere a volumului acesteia, iar o altă parte indică o diminuare a sa.
O descoperire comună în cazul persoanelor care au suferit o traumă și care au dezvoltat TSPT constă în hiperactivitatea și hiper-responsivitatea amigdalei în momentul perceperii unor stimuli stresori (stimuli care amintesc despre eveniment, de exemplu) sau unor stimuli emoționali (expresii faciale care denotă tristețe, furie, bucurie etc.). Este posibil ca aceste modificări să reprezinte o funcție adaptativă, în sensul în care hiperactivitatea și hiper-responsivitatea amigdalei ar putea să crească șansele de supraviețuire într-un mediu periculos prin evitarea posibilelor situații amenințătoare și prin recunoașterea mult mai rapidă a stimulilor de acest fel, însă această formă de adaptare interferează negativ cu comportamentele de explorare specifice unui copil.
Procesul de adaptare ar putea să constituie un fragment dintr-un proces mult mai amplu în care este implicat și striatumul ventral sau mai precis o reducere a activității neuronale în raport cu importanța recompenselor anticipate la nivelul acestei regiuni în cazul victimelor traumei. Aceste modificări ar juca rolul unei calibrări adaptative în contextul unei situații conflictuale de tipul apropiere-evitare, crescând astfel șansele de supraviețuire ale persoanei, însă există riscul ca ele să devină dezadaptative în momentul în care persoana părăsește acel mediu. De exemplu, reducerea nivelului de activitate în regiunea striatumului ventral se asociază cu stări de anhedonie/stări depresive, stări de anxietate și un risc crescut de apariție a dependențelor.
În cazul persoanelor care suferă de TSPT, activarea amigdalei pare să fie însoțită de o creștere a activității regiunii cortexului vizual drept (care indică reexperimentarea vizuală a experienței traumatice) și de o lipsă a activității ariei lui Broca (una dintre funcțiile acestei regiuni este aceea de a traduce experiențele în cuvinte), ceea ce ar putea să confirme ipoteza conform căreia amintirile pot fi stocate în organism în formă senzorială, prin intermediul memoriei nondeclarative, fără o evaluare conștientă a informației encodate – explicând astfel o parte din manifestările specifice TSPT. Referitor la lipsa concludenței rezultatelor cu privire la volumul amigdalei, pe lângă diferențele de natură metodologică ale cercetărilor (eșantionul, design-ul de cercetare etc.), este posibil și în acest caz ca rezultatele să fie influențate de anumite caracteristici specifice naturii experienței/experiențelor traumatice (intensitatea, frecvența etc.).
Persoanele care suferă EAC tind să înregistreze un volum mai mic al creierului și în special al CPF (care este implicat în activarea circuitelor de stres și frică și care prezintă conexiuni neuronale cu amigdala – și nu numai) și al cerebelului (al vermisului în special) în comparație cu persoanele care nu suferă astfel de experiențe. Rezultatele publicate de către Perry & Pollard (1997) sunt un bun exemplu pentru a înțelege efectele neglijării, de exemplu. Conform lui Sala, Delvecchio & Brambilla (2020), principalele regiuni afectate din CPF sunt cortexul cingulat anterior (ACC), cortexul dorsolateral prefrontal (CDLPF) și cortexul orbitofrontal (COF), iar aceste trei regiuni sunt implicate în procesul de luare de decizii și în procesul de reglare emoțională. Modificările neuroplastice care apar în cazul acestor regiuni constituie factori de risc în dezvoltarea dependențelor. Regiunile frontale (cum ar fi cortexul cingulat anterior, cortexul prefrontal medial și cortexul prefrontal lateral) sunt interconectate cu regiunea subcorticală și cu regiunea limbică (ale căror funcții principale constau în evaluarea amenințărilor, a recompenselor și a stărilor fiziologice interne, cum ar fi striatumul, amigdala și insula) și exercită un efect inhibitoriu „de sus în jos” („top-down”) asupra acestora.
Modificările care apar în aceste regiuni în cazul victimelor traumei sunt legate de dificultățile pe care acestea le resimt în raport cu capacitatea de (auto)reglare emoțională. Extrem de interesante sunt și rezultatele cercetărilor care arată că forme diferite de maltratare afectează regiuni specifice ale creierului în conformitate cu natura experienței: copiii care au suferit din cauza abuzului verbal parental înregistrează modificări ale volumului materiei cenușii din cortexul auditiv sau copiii care au fost martori ai violenței domestice înregistrează modificări ale volumului fasciculului longitudinal inferior stâng (FLI) care reprezintă o componentă a căii vizuale limbice și care are funcții emoționale, de învățare și de memorare (Assogna, Piras, & Spaletta, 2020).
Și la nivelul integrității corpului calos (CC) (care permite comunicarea dintre cele două regiuni ale creierului și care prezintă sensibilitate ridicată atunci când este expus în mod prelungit la glucocorticoizi, întrucât aceștia pot întrerupe diviziunea celulelor gliale implicate în mielinizare) au fost identificate alterări în cazul persoanelor maltratate. Modificările din regiunea medială și regiunea posterioară a CC par să fie responsabile de deficiențele de memorie și de autoreglare emoțională pe care le experimentează anumite victime ale traumei, care la rândul lor sunt legate de simptomele disociative, de compulsiile și de reacțiile exagerate pe care le manifestă acestea. De asemenea, este posibil ca alterările din această regiune să fie dependente de sexul participanților și de natura traumei: CC pare să fie mai vulnerabil spre a fi afectat în cazul persoanelor de sex masculin care au suferit de pe urma neglijării, iar în cazul persoanelor de sex feminin de pe urma abuzului sexual (Assogna, Piras, & Spaletta, 2020).
Experiențele adverse din copilărie afectează funcțiile metabolice și somnul
Modificările care survin la nivel nerucognitiv produc modificări la nivel fiziologic. Însă această relație este valabilă și în sens invers (schimbările fiziologice produc modificări neurocognitive). De exemplu, să privim spre dereglarea activității axei HHC. Hiperfuncționarea acestei axe afectează funcțiile metabolice ale organismului cauzând astfel hiperinsulinism și o sensibilitate alterată la insulină, acumulare exagerată de grăsime, modificări hormonale și sindroame metabolice care conduc la apariția obezității și a bolilor cardiovasculare (Pasquali et al., 2006; Bose, Oliván, & Laferrère, 2009; Rutters et al., 2012; Aschbacher et al., 2014; Maniam, Antoniadis, & Morris, 2014). Un alt exemplu ar fi tulburările de somn care se asociază cu dereglarea activității axei HHC și cu modificările care survin la nivelul funcțiilor metabolice ale organismului (Lucassen & Cizza, 2012; Han, Kim, & Shim, 2012; Nicolaides et al., 2016).
Tulburările de somn sunt comune în cazul persoanelor care au experimentat EAC (Kajeepeta et al., 2015; Assogna, Piras, & Spaletta, 2020) și reprezintă un factor mediator în relația dintre trauma din copilărie și efectele negative ale acesteia asupra organismului uman (Salinas-Miranda et al., 2015). Tulburările de somn au capacitatea de a afecta extrem de puternic starea de sănătate a omului. Walker (2018) afirmă că lipsa somnului se asociază cu un risc de 45% mai mare de îmbolnăvire și deces din cauza unei boli cardiovasculare. Totodată, aceste tulburări poate cauza intensificări în nevoia persoanelor de a consuma alimente, ceea ce afectează capacitatea organismului de a gestiona în mod eficient surplusul de calorii și concentrația de zahăr din sânge, ducând astfel la apariția obezității și a diabetului.
Disfuncțiile somnului produc și dezechilibre hormonale, precum în cazul leptinei (hormon implicat în reglarea apetitului și în starea de sațietate de după masă) și grelinei (hormon implicat în stimularea apetitului). Atunci când apare un dezechilibru la nivelul acestor doi hormoni, ființa umană se poate confrunta cu nevoia de a mânca excesiv și implict poate crește în greutate până în punctul obezității. Tulburările somnului afectează funcționarea normală a sistemului reproducător și răspunsul imun al organismului, crescând riscul de apariție a infecțiilor latente, intensificând frecvența markerilor inflamatori din organism etc. (Walker, 2018).
Într-o lucrare mai veche, Kendall-Tackett (2004) evidenția efectele somnului insuficient sau deficitar asupra stării generale de sănătate: compromiterea funcțiilor imune, metabolice și neuroendocrine, hiperactivarea axei HHC, creșterea riscului de mortalitate, afectarea funcțiilor motrice, cognitive și a stării generale de spirit, creșterea riscului de dezvoltare a tulburărilor anxioase, a tulburărilor depresive și a tulburărilor asociate traumei și factorilor de stres.
EAC sunt considerate factori de stres toxic psihosocial care au capacitatea de a produce dereglări fiziologice. Acestea din urmă influențează reacțiile la stres ale persoanei, nivelurile hormonilor metabolici și ai markerilor inflamatori ai organismului și cresc riscul de apariție a bolilor cardiovasculare, metabolice și autoimune. Chiar și experimentarea unui statut socioeconomic scăzut în copilărie constituie un factor de risc în apariția bolilor cardiovasculare. EAC pot prezice nivelurile ridicate ale inflamației din organism și creșterea markerilor de risc metabolic în perioada adultă. De asemenea, persoanele care au suferit EAC tind să se izoleze din punct de vedere social, iar izolarea se asociază cu un risc crescut de apariție a bolilor fizice. Experiența izolării sociale poate fi extrem de dăunătoare, în special în cazul unui copil aflat în perioada de dezvoltare, fiind asociată cu o creștere a markerilor de risc metabolic în perioada adultă (Assogna, Piras, & Spaletta, 2020).
Izolarea socială (singurătatea) se asociază totodată și cu o diminuare a funcțiilor executive și a capacităților empatice, precum și cu o creștere a tendinței de atribuire a unor intenții ostile altor persoane, de identificare a amenințărilor acolo unde acestea nu există și de implicare în comportamente de risc pentru sănătate (consum de alcool, țigări, droguri, lipsa activității fizice, program instabil de somn etc.) (Cacioppo & Patrick, 2018).
Ori implicarea în aceste tipuri de comportamente este frecventă în cazul victimelor traumei. Una dintre cele mai des întâlnite explicații referitoare la motivul pentru care persoanele traumatizate se implică în astfel de comportamente constă în încercarea acestora de a se automedica. În definitiv, comportamentele de risc sunt considerate ca fiind o serie de factori extrem de importanți implicați în relația dintre traumă și boală (Hillis et al., 2001; Ramiro, Madrid, & Brown, 2010; Bellis et al., 2014; Campbell, Walker, & Egede, 2016; Wiehn, Hornberg, & Fischer, 2018).
Efectele abuzului fizic
Victimele abuzului fizic tind să se confrunte cu dificultăți de natură intelectuală și academică, efectele cele mai evidente reflectându-se în performanțele lor școlare. Copiii abuzați fizic tind să obțină scoruri mult mai scăzute în testele de inteligență, să necesite servicii de educație specială și să dezvolte tulburări de învățare mult mai des decât copiii non-abuzați. Copiii abuzați fizic au o șansă de 2.5 ori mai mare de a repeta clasa în comparație cu copiii non-abuzați. Totodată, victimele abuzului fizic fizic tind să se implice mult mai puțin în activități educaționale și părăsesc mult mai devreme sistemul educațional în comparație cu persoanele non-abuzate. Încă un efect specific al abuzului fizic în cazul copiilor constă în modificările care pot avea loc la nivelul procesării cognitive, cea mai evidentă dintre acestea manifestându-se prin tendința victimelor de a atribui intenții ostile persoanelor din jur. Există chiar și un risc mult mai crescut ca copiii abuzați fizic să manifeste comportamente agresive și să perpetueze agresiunea fizică în relațiile lor amoroase (și nu numai). De asemenea, experimentarea abuzului fizic crește șansele utilizării pedepselor corporale în cazul victimelor care au devenit adulți (McCoy & Keen, 2014; Kolko & Berkout, 2017).
Abuzul fizic este capabil de a afecta dezvoltarea fizică normală a persoanei, poate produce tulburări de vorbire și poate crește riscul adoptării unor comportamente delincvente (Reyes, Elhai, & Ford, 2008). Copiii abuzați fizic au un risc de 1.5 ori mai mare de a dezvolta tulburări depresive, de 1.9 ori mai mare de a dezvolta TLCSD, de 3.4 ori mai mare de a comite suicid și de 1.7 ori mai mare de a se implica în comportamente sexuale riscante și de a dezvolta boli cu transmitere sexuală (BTS) în comparație cu copiii non-abuzați (Norman et al., 2012). Rezultatele unei meta-analize care a cuprins 17.234 de participanți din China au arătat că victimele abuzului fizic din copilărie înregistrează un risc de 2.1 ori mai mare de a dezvolta probleme de sănătate, de 3.1 ori mai mare de a dezvolta tulburare de personalitate antisocială, de 2.3 ori mai mare de a dezvolta TSPT, de 1.9 ori mai mare de a dezvolta tulburări anxioase, de 1.6 ori mai mare de a dezvolta tulburări depresive și de 1.1 ori mai mare pentru a dezvolta tulburări de conduită în comparație cu copiii non-abuzați (Ip et al., 2016).
Springer et al. (2007) au arătat că abuzul fizic în copilărie crește cu 15% riscul de a primi un diagnostic medical pe parcursul vieții, cu 16% de a dezvolta simptome medicale, cu 19% de a dezvolta o tulburare depresivă, cu 22% de a manifesta stări de furie și cu 21% de a manifesta simptome specifice anxietății. Mai mult decât atât, acești cercetători au arătat că copiii abuzați fizic au risc mai mare cu 34%-167% de a dezvolta alergii, artrită/reumatism, astm, bronșită, probleme cu circulația, hipertensiune, boli coronariene, boli de ficat și ulcere.
Efectele abuzului sexual
Victimele abuzului sexual din copilărie au o șansă mai mare de a suferi de tulburări anxioase, tulburări disociative, tulburări depresive, disfuncții sexuale, ideație suicidară și tentative de suicid, TLCSD, tulburări de personalitate, TSPT, tulburare bipolar-maniacală, tulburare de hiperactivitate cu deficit de atenție (ADHD), distorsiuni cognitive (credințe dezadaptative în raport cu propria valoare, cu propriile capacități și propria responsabilitate referitoare la experiența traumatică suferită – și nu numai), de dificultăți în relațiile interpersonale, stiluri de atașament anxioase și evitante, dar și de revictimizare în comparație cu persoanele non-abuzate (Mullers & Dowling, 2008; Wilson, 2010; McCoy & Keen, 2014; Follette & Vechiu, 2017).
Experimentarea abuzului sexual în copilărie se asociază cu o frecvență ridicată a tulburărilor de somn și a comportamentelor de risc (Kendall-Tackett, 2012), precum și cu tendința de (auto)izolare socială (Reyes, Elhai, & Ford, 2008) care, așa cum am menționat și în rândurile anterioare, are efecte negative asupra organismului (diminuarea capacităților executive, intensificarea agresivității etc.) (Cacioppo & Patrick, 2018). Irish, Koboyashi, & Delahanty (2010) au arătat experimentarea abuzului sexual în copilărie se asociază cu o șansă de 1.35 până la 2.12 mai mare de dezvoltare a bolilor gastrointestinale, a bolilor ginecologice, a simptomelor cardiopulmonare, a obezității și a durerii (cronice). Încă un aspect important care merită menționat se referă la faptul că copiii care au fost abuzați sexual riscă să devină victime ale violului la maturitate, precum și victime ale violenței domestice (Mullers & Dowling, 2008).
Persoanele care au suferit unul sau mai multe abuzuri sexuale sau fizice pe parcursul copilăriei lor au un risc mult mai crescut de a contacta BTS și de a dezvolta diabet, boli gastrointestinale, migrene sau dureri de cap, boli coronariene sau boli autoimune. De asemenea, victimele acestei forme a abuzului tind să se confrunte cu dureri generalizate, fibromialgie și dureri musculoscheletale cronice (Sachs-Ericsson, Cromer, Hernandez, & Kendall-Tackett, 2009).
Rezultatele unei cercetări realizate de Van Houdenhove, Luyten, & Egle (2009) au arătat o frecvență ridicată a traumei în perioada copilăriei în cazul pacienților care se confruntă cu sindromul oboselii cronice și cu fibromilagie (aceste tulburări tind să se manifeste împreună și sunt caracterizate de stări de oboseală mentală și fizică inexplicabile, de lipsa de toleranță față de efort și de dureri muscoscheletale extinse). Atunci când participanții au fost împărțiți într-un grup de persoane maltratate și un grup de persoane mon-maltratate (ambele grupe fiind compuse din persoane diagnosticate cu sindrom de oboseală cronică și cu fibromilagie), rezultatele au arătat că grupul de persoane maltratate în perioada copilăriei înregistrează un număr mult mai crescut de simptome fizice în comparație cu grupul persoanelor non-maltratate.
Efectele abuzului emoțional
În cazul copiilor abuzați emoțional, efectele cele mai comune constau în dezvoltarea unor forme de atașament nesigure/evitante, în izbucniri de furie, în disfuncții la nivelul controlului propriilor impulsuri, în apariția tulburărilor de învățare (în special a dificultăților de concentrare), în implicarea în comportamente auto-distructive și în dezvoltarea unei stime de sine scăzută. Precum în celelalte cazuri, victimele abuzului emoțional înregistrează și un risc mai crescut de a dezvolta tulburări fizice și psihice ca urmare a efectelor maltratării. Bebelușii care sunt abuzați emoțional tind să fie apatici, să plângă frecvent sau să manifeste o stare de iritabilitate. Aceștia tind să fie dificil să calmat și obișnuiesc să nu realizeze contact vizual cu cei din jurul lor. Există și un risc mult mai crescut în cazul acestor copii de a dezvolta ideație suicidară sau de a avea tentative de suicid. Mai mult decât atât, copiii care au fost respinși de figurile lor de atașament tind să dezvolte mai multe alergii și probleme respiratorii decât copiii care nu au fost respinși (McCoy & Keen, 2014).
Abuzul emoțional în perioada copilăriei crește riscul apariției sentimentului de neajutorare care mediază relația dintre traumă și simptomele depresive, nivelul de neajutorare și intensitatea acestor simptome fiind mult mai crescute în cazul copiilor abuzați emoțional decât în cazul celor non-abuzați (Courtney, Kushwaha, & Johnson, 2008). Copiii abuzați emoțional au un risc de 3 ori mai mare de a dezvolta tulburări depresive, de 1.4 ori mai mare de a dezvolta TLCSD, de 3.3 ori mai mare de a realiza tentative de suicid și de 1.7 ori mai mare de a contacta BTS și de a se angaja în comportamente sexuale riscante în comparație cu copiii non-abuzați (Norman et al., 2012).
Efectele neglijării fizice și ale neglijării emoționale
Unul dintre principalele efecte ale neglijării fizice este eșecul nonorganic de dezvoltare, care se referă la incapacitatea copilului de a atinge valorile considerate normale în ceea ce privește dezvoltarea sa fizică în absența unei cauze organice (unei boli) propriu-zise. Totodată, bebelușii care sunt neglijați fizic pot dezvolta întârzieri psihomotorii și probleme de atașament (McCoy & Keen, 2014), întrucât deprivarea senzorială și cea emoțională (acest lucru fiind valabil și pentru copiii care au fost neglijați emoțional) sau mai precis lipsa comunicării afective la nivel vizual-facial, auditiv-prozodic și tactil-gestual dintre figura de atașament și copil poate determina apariția formelor de atașament anxioase și evitante (Schorre, 2017). Obezitatea poate fi și ea un efect al neglijării fizice (Leeb, Lewis, & Zolotor, 2011).
Ambele forme de neglijare (fizică și emoțională) pot afecta dezvoltarea limbajului prin a-l împiedica pe copil să-și dezvolte aptitudinile lingvistice în conformitate cu caracteristicile specifice perioadei sale de dezvoltare. De asemenea, neglijarea afectează dezvoltarea intelectuală a copiilor: aceia care au fost neglijați înregistrează scoruri mult mai scăzute la testele IQ în comparație cu aceia care nu au fost neglijați. Copiii neglijați se confruntă cu dificultăți la nivel interpersonal, capacitățile acestora de interrelaționare fiind reduse.
Copiii neglijați riscă să dezvolte comportamente delincvente pe parcursul dezvoltării lor, dar și tulburări psihice precum tulburarea obsesiv-compulsivă, tulburări depresive, tulburări anxioase, ideație paranoidă și tulburări de gândire (McCoy & Keen, 2014). Neglijarea în perioada copilăriei crește de 2.1 ori riscul de apariție al tulburărilor depresive, de 1.36 ori riscul de TLCSD, de 1.95 ori riscul de tentative de suicid și de 1.78 ori riscul de implicare în comportamente sexuale periculoase și de contactare a BTS (Norman et al., 2012).
Herruzo et al. (2020) au realizat o cercetare pe un eșantion de 157 de copii care au fost împărțiți în trei grupe: grupul 1 (n = 53) a fost format din copii care trăiesc în zone defavorizate și care au fost neglijați, grupul 2 (n = 52) a fost format din copii care trăiesc în zone defavorizate, dar care nu au fost neglijați, iar grupul 3 (n = 52) a fost format din copii care trăiesc în zone normale și care nu au fost neglijați. Acești cercetători au descoperit că acei copii care trăiesc în medii defavorizate și care sunt neglijați înregistrează scoruri mult mai ridicate în ceea ce privește nivelul de agresivitate și hiperactivitate în comparație cu copiii din celelalte două grupuri. Copiii din grupul 1 au înregistrat și mai multe probleme comportamentale, de concentrare și de învățare, precum și un nivel mai ridicat de depresie, anxietate, evitare și somatizare în comparație cu copiii din grupurile 2 și 3. Pe de altă parte, copiii din grupurile 2 și 3 au înregistrat niveluri mult mai crescute ale capacităților de adaptare, de socializare, de conducere (leadership) și de învățare decât copiii din grupul 1. Aceștia din urmă au înregistrat scoruri mult mai ridicate în privința tulburărilor de externalizare și internalizare, precum și în privința problemelor educaționale în comparație cu participanții din celelalte două grupe.
Efectele divorțului părinților
Rezultatele unui studiu longitudinal realizat de către Størksen et al. (2005) au arătat că experimentarea divorțului părinților pe parcursul perioadei copilăriei se asociază cu o intensificare a simptomelor anxioase și depresive, precum și a problemelor școlare, dar și cu o scădere a stării de bine subiective și a stimei de sine în cazul copiilor. Se pare totuși că aceste diferențe ar fi dependente de gen: în cazul băieților, experimentarea divorțului a intensificat doar frecvența problemelor școlare, pe când în cazul fetelor s-au înregistrat creșteri la nivelul simptomelor de anxietate, de depresie și a problemelor școlare, precum și o scădere a stării de bine și a stimei de sine.
Anderson (2014) explică într-o lucrare de-a sa faptul că divorțul părinților în perioada copilăriei poate afecta calitatea relațiilor familiale și a educației, diminuând starea de bine emoțională a copiilor. Același autor menționează că divorțul părinților poate conduce la pierderea siguranței emoționale și economice a copiilor, precum și la alterarea procesului de dezvoltare socială și psihologică a acestora. Divorțul părinților îi poate predispune pe copii la a se angaja în comportamente sexuale periculoase, le poate afecta credințele și practicile religioase, le poate afecta motivația cognitivă, academică, dar și starea de sănătate.
Al Gharaibeh (2015) a realizat o cercetare pe un eșantion compus din 1.742 de femei care sunt mame și care au divorțat pe parcursul perioadei în care copiii lor aveau între 1 și 18 ani. Scopul cercetării a fost acela de a identifica efectele pe care divorțul le are asupra copiilor din perspectiva mamelor lor. Rezultatele au arătat că divorțul părinților se asociază cu dificultăți de concentrare și cu tulburări de somn în cazul copiilor. De asemenea, 2.84% dintre copii au manifestat comportamente de încăpățânare și neascultare (insubordonare), 2.70% s-au izolat social, 2.64% au manifestat lipsă de interes, 2.59% au manifestat hiperactivitate, 2.68% au manifestat agresivitate, 2.59% au dezvoltat tulburări de hiperactivitate cu deficit de atenție, 2.48% dintre aceștia s-au auto-învinuit pentru despărțirea părinților lor.
Conform lui Haimi & Lerner (2016), unul dintre motivele pentru care efectele divorțului părinților se intensifică este conflictul dintre cei doi parteneri care ar influența apariția tulburărilor depresive și a problemelor comportamentale în cazul copiilor, crescând riscul de suicid al acestora. Totodată, copiii ai căror părinți au divorțat tind să manifeste mai multe simptome somatice decât copiii părinților căsătoriți. Însă toate aceste efecte par a fi mediate de relația pe care copilul o are cu părintele custode, precum și de implicarea pe care celălalt părinte o are în relația cu copilul. Divorțul părinților în perioada copilăriei crește și riscul de apariția a atacului de cord (Monnat & Chandler, 2015).
Ellen & Gaysina (2017) au descoperit că divorțul părinților în perioada copilăriei crește de 1.5 ori riscul de apariție a tulburărilor depresive, însă acest efect nu a fost identificat și în cazul tulburărilor anxioase. În schimb, rezultatele unei meta-analize au arătat că acei copii ai căror părinți au divorțat pe parcursul copilăriei au înregistrat un risc de 1.29 de ori mai mare de dezvolta depresie, de 1.12 ori mai mare de a dezvolta anxietate, de 1.35 de ori mai mare de a comite tentative de suicid, de 1.48 de ori de a dezvolta ideație suicidară, de 1.48 de ori de a se confrunta cu suferință emoțională, de 1.43 de ori de a consuma alcool, de 1.64 de ori de a fuma tutun și de 1.45 de ori de a consuma droguri, în comparație cu copiii ai căror părinți sunt căsătoriți (Auersperg et al., 2019).
Efectele morții unui părinte
Într-un studiu longitudinal, Jacobs & Bovasso (2009) au analizat efectele decesului unui părinte în perioada copilăriei asupra sănătății psihice a copilului într-un un eșantion format din 3.481 de participanți, dintre care 38% băieți și 62% fete. Cei doi autori au descoperit că decesul mamei nu este un predictor pentru dezvoltarea tulburărilor psihice în perioada adultă, în timp ce decesul tatălui dublează riscul de dezvoltare a tulburării depresiv-majore în acea perioadă. Rezultatele nu au indicat o relație între sexul părintelui decedat și sexul copilului/copiilor rămași în viață. De asemenea, nu au fost identificate relații între decesul părintelui și dezvoltarea fobiilor, a atacurilor de panică sau a oricăror alte tulburări de anxietate. Cei doi cercetători consideră că lipsa acestor relații se poate datora limitelor metodologice ale studiului.
Teoria atașamentului ne spune că pierderea/moartea unui părinte (despărțirea de figura de atașament) produce reacții de suferință în cazul copiilor (dar și în cazul adulților) și că aceste reacții sunt un răspuns normal și sănătos al psihicului la evenimentul experimentat (Bowlby, 2011). Copiii tind să sufere, să dezvolte tulburări de somn, stări de furie, agitație și impulsivitate în perioada următoare a morții unui părinte. Partea bună este că cei mai mulți dintre copii reușesc să depășească evenimentul traumatizant, însă un procent de aproximativ 10-21% dintre copii dezvoltă tulburări de internalizare și externalizare ca urmare a morții părinților lor. Moartea unui părinte în perioada copilăriei poate cauza modificări la nivelul percepției și analizei stimulilor amenințători în situații caracterizate de ambiguitate, poate cauza deficiențe la nivelul capacității de autoreglare emoțională, poate intensifica reacțiile emoționale și reactivitatea la stres, crescând astfel riscul de apariție a bolilor fizice și psihice (Luecken & Roubinov, 2012).
Rezultatele unei cercetări longitudinale care s-a desfășurat între anii 1973 și 1981 în Suedia pe un eșantion de 772.117 de persoane au identificat un risc de 1.40 ori mai mare de a repeta clasa în cazul copiilor al căror tată a murit și de 1.18 ori mai mare în cazul copiilor a căror mamă a murit, ceea mai mare parte a efectului fiind atribuită expunerii copiilor la evenimente adverse pe parcursul dezvoltării lor (Berg et al., 2014).
Într-un alt studiu longitudinal desfășurat de către Berg, Rostila, & Hjern (2016) care a avut loc între 1973 și 1982, iar apoi între 2006 și 2013 în Suedia, pe un eșantion de 862.554 de persoane, cei trei cercetători au studiat relația dintre moartea unui părinte în copilărie și apariția depresiei. Rezultatele cercetării au arătat riscul de apariție a depresiei este de 1.19 ori mai mare în cazul persoanelor de sex masculin a căror mamă a murit din cauza naturale și de 1.15 ori în cazul persoanelor de sex feminin, dar că moartea mamei din cauze externe (suicid, accidente, crime) în perioada copilăriei crește riscul de apariție a depresiei de 3.23 de ori pentru băieți și de 1.79 de ori pentru fete. Aceiași autori au arătat că cu cât moartea părintelui se petrece la o vârstă mai mică, cu atât există un risc mai crescut de spitalizare și de tratament terapeutic pentru simptomele depresive ale copiilor.
Hiyoshi et al. (2021) au realizat o cercetare între 1953 și 2016 pe un eșantion de 12.582 de persoane, dintre care 3% au experimentat moartea unui părinte pe parcursul copilăriei. Rezultatele studiului au arătat că moartea părintelui în copilărie este asociată cu un risc crescut de mortalitate în cazul copilului și că această asociere este mediată de o serie de dezavantaje (sociale) precum implicarea în activități delincvente și un statut social scăzut (un nivel scăzut al resurselor financiare).
Efectele traiului alături de un părinte care suferă de o boală cronică
Atunci când un membru al familiei (în special un părinte) experimentează o boală cronică (de tipul cancerului, diabetului, tulburărilor psihice etc.), ceilalți membri ai familiei (în special copiii) tind să fie afectați din mai multe puncte de vedere: emoțional, interprersonal (cel mai mult în relațiile din interiorul familiei), educațional, profesional și financiar (Golics et al., 2013). Pakenham & Cox (2014) au desfășurat o cercetare pe un eșantion de 2.474 de persoane cu vârste cuprinse între 9 și 20 de ani și au descoperit că există un risc crescut de dezvoltare a tulburărilor psihice în cazul copiilor care trăiesc alături de un părinte bolnav, în special dacă acesta suferă de o tulburare psihică.
Rezultatele unei alte cercetări (Barkmann et al., 2007) care a cuprins un eșantion de 1.950 de persoane cu vârste cuprinse între 4 și 18 ani (prevalența unei boli fizice cronice în acest eșantion a fost de 4.1%) au arătat că copiii ai căror părinți suferă de o boală fizică cronică înregistrează un risc mult mai mare de inadaptare socială în comparație cu copiii ai căror părinți sunt sănătoși. De asemenea, rezultatele acestei cercetări au arătat că problemele care îi afectează pe băieți tind să scadă în perioada pubertății, în timp ce acestea tind să crească pentru fete în aceeași perioadă.
Într-o cercetare de dimensiuni mai mici (N=81, vârsta 10-25 de ani), Ireland & Pakenham (2010) au evaluat efectele naturii bolii (psihică/fizică) părinților asupra capacității de adaptare a copiilor și au descoperit că instalarea graduală a bolii se asociază cu mai multe dificultăți experimentate de copii, cu o stare de sănătate mai proastă și cu un nivel scăzut al comportamentului prosocial. Acești cercetători au descoperit și că izolarea, alături de un nivel scăzut al maturității percepute și al lipsei posibilității de realizare a alegerilor în acordarea îngrijirilor prezic o adaptare slabă din partea copiilor. Capacitatea de adaptare a copiilor pare să fie influențată și de tipul de boală pe care îl experimentează părinții, întrucât copiii ai căror părinți suferă de o tulburare psihică au înregistrat scoruri mult mai crescute ale suferinței emoționale în comparație cu copiii ai căror părinți suferă de o boală fizică.
Însă adaptarea pare să depindă de starea de bine emoțională a părinților mai degrabă decât de nivelul lor de energie/oboseală, întrucât starea de bine emoțională a părinților corelează în mod direct cu nivelul de suferință emoțională al copiilor. Pe lângă aceasta, copiii par să sufere mai degrabă ca urmare a necesității de asumarea a rolului părintesc la nivel emoțional decât din cauza noilor responsabilităților cotidiene pe care trebuie să le îndeplinească în casă (Chen & Panebianco, 2020). Se pare că copiii ai căror părinți suferă de tulburări psihice înregistrează un risc de 1.15 ori mai mare de a se răni, de 1.26 de ori mai mare de a dezvolta astm, de 2.55 ori mai mare de a suferi de malnutriție și de 2.16 ori mai mare de a suferi de diaree (Pierce et al., 2020). Totodată, a trăi în copilărie alături de un părinte care suferă de o tulburare psihică, însă nu și de o boală fizică, crește riscul retragerii din activitatea educațională de pe parcursul liceului (Bortes, Strandh, & Nilsson, 2020).
Cum să cităm?
Vă rugăm să citați acest articol în felul următor: Mihai, R.-A. (2021, Iulie 30). Trauma din perioada copilăriei: ce sunt experiențele adverse din copilărie (maltratarea copiilor/disfuncțiile familiale) și care sunt efectele acestora. Preluat de pe Lumen in mundo: http://lumeninmundo.com/2021/07/30/trauma-din-perioada-copilariei-ce-sunt-experientele-adverse-din-copilarie-maltratarea-copiilor-disfunctiile-familiale-si-care-sunt-efectele-acestora/
Surse bibliografice:
Agorastos, A., Pittman, O. E., Angkaw, C. A., Nievergelt, C. C., Hansen, J. C., Aversa, H. L., . . . The Marine Resiliency Study Team, B. G. (2014). The cumulative effect of different childhood trauma types on self-reported symptoms of adult male depression and PTSD, substance abuse and health-related quality of life in a large active-duty military cohort. Journal of Psychiatric Research, 58, 46-54.
Al Gharaibeh, M. F. (2015). The Effects of Divorce on Children: Mothers` Perspectives in UAE. Journal of Divorce & Remarriage, 56, (5), 347-368.
Alhowaymel, F., Kalmakis, K., & Jacelon, C. (2021). Developing the concept of adverse childhood experiences: A global perspective. Journal of Pediatric Nursing, 56, 18-23.
Anda, F. R., Felitti, J. V., Bremner, D. J., Walker, D. J., Whitfield, C., Perry, D. B., . . . Giles, H. W. (2006). The enduring effects of abuse and related adverse experiences in childhood. A convenrgence evidence from neurobiology and epidemiology. European Archives of Psychiatry and Clinical Neuroscience, 256, 174-186.
Anderson, J. (2014). The impact of family structure on the health of children: Effects of divorce. The Linacre Quarterly, 81, (4), 378-387.
Aschbacher, K., Rodriguez-Fernandez, M., van Wietmarschen, H., Tomiyama, J. A., Jain, S., Epel, E., . . . van der Greef, J. (2014). The hypothalamic–pituitary–adrenal–leptin axis and metabolic health: a systems approach to resilience, robustness and control. Interface Focus, 4, (5).
Assogna, F., Piras, F., & Spaletta, G. (2020). Neurobiological Basis of Childhood Trauma and the Risk for Neurological Deficits Later in Life. În G. Spalletta, D. Janiri, F. Piras, & G. Sani, Childhood Trauma in Mental Disorders: A Comprehensive Approach (pg. 385-412). Cham: Springer.
Auersperg, F., Vlasak, T., Ponocny, I., & Barth, A. (2019). Long-term effects of parental divorce on meantal health – A meta-analysis. Journal of Psychiatric Research, 119, 107-115.
Barkmann, C., Romer, G., Watson, M., & Schulte-Markwort, M. (2007). Parental Physical Illness as a Risk for Psychosocial Maladjustment in Children and Adolescents: Epidemiological Findings From a National Survey in Germany. Psychosomatics, 48, (6), 476-481.
Bellis, A. M., Lowey, H., Leckenby, N., Hughes, K., & Harrison, D. (2014). Adverse childhood experiences: retrospective study to determine their impact on adult health behaviours and health outcomes in a UK population. Journal of Public Health, 36, (1), 81-91.
Berg, L., Rostila, M., & Hjern, A. (2016). Parental death during childhood and depression in young adults – a national cohort study. Journal of Child Psychology and Psychiatry, 57, (9), 1092-1098.
Berg, L., Rostila, M., Saarela, J., & Hjern, A. (2014). Parental Death During Childhood and Subsequent School Performance. Pediatrics, 133, (4), 682-689.
Bortes, C., Strandh, M., & Nilsson, K. (2020). Parental Illnes and Young People`s Education. Child Indicators Research, 13, 2069-2091.
Bose, M., Oliván, B., & Laferrère, B. (2009). Stress and obesity: the role of the hypothalamic–pituitary–adrenal axis in metabolic disease. Current Opinion in Endocrinology, Diabetes and Obesity, 16, (5), 340-346.
Bowlby, J. (2011). O bază de siguranță. București: Editura Trei.
Buchanan, G., Gewirtz, H. A., Lucke, C., & Wambach, R. M. (2020). The Concept of Childhood Trauma in Pyschopatology: Definitions and Historical Perspectives. În G. Spalletta, D. Janiri, F. Piras, & G. Sani, Childhood Trauma in Mental Disorders: A Comprehensive Approach (pg. 9-28). Cham: Springer.
Cacioppo, T. J., & Patrick, W. (2018). Singurătate: Natura umană și nevoia de conexiune socială. București: Editura Vellant.
Campbell, A. J., Walker, J. R., & Egede, E. L. (2016). Associations Between Adverse Childhood Experiences, High-Risk Behaviors, and Morbidity in Adulthood. American Journal of Preventive Medicine, 50, (3), 344-352.
Centers for Disease Control and Prevention. (2021, Martie 1b). Leading Causes of Death: Number of deaths lor leading causes of death. Preluat de pe Central for Disease Control and Prevention: https://www.cdc.gov/nchs/fastats/leading-causes-of-death.htm
Centers for Disease Control and Prevention. (2021, Aprilie 6a). Violence Prevention: Fast facts – What are adverse childhood experiences? Preluat de pe Centers for Disease Control and Prevention: https://www.cdc.gov/violenceprevention/aces/fastfact.html?CDC_AA_refVal=https%3A%2F%2Fwww.cdc.gov%2Fviolenceprevention%2Facestudy%2Ffastfact.html
Chen, Y.-C. C., & Panebianco, A. (2020). Physical and psychological conditions of parental chronic illness, parentification and adolescent psychological adjustment . Psychological Health, 35, (9), 1075-1094.
Corso, S. P., Edwards, J. V., Fang, X., & Merct, A. J. (2008). Health-Related Quality of Life Among Adults Who Experienced Maltreatment During Childhood. American Journal of Public Health, 98, (6), 1094-1100.
Courtney, A. E., Kushwaha, M., & Johnson, G. J. (2008). Childhood Emotional Abuse and Risk for Hopelessness and Depressive Symptoms During Adolescence. Journal of Emotional Abuse, 8, 281-298.
Edwards, V. J., Anda, R. F., Felitti, V. J., & Dube, S. R. (2004). Adverse childhood experiences and health-related quality of life as an adult. În K. A. Kendall-Tackett, Health consequences of abuse in the family: A clinical guide for evidence-based practice (pg. 81-94). Washington, DC: American Psychological Association.
Ellen, S. T., & Gaysina, D. (2017). Long-term influences of parental divorce on offspring affective disorders: A systematic review and meta-analysis. Journal of Affective Disorders, 218, (15), 105-114.
Eurostat. (2020, Iunie). Causes of death statistics. Preluat de pe Eruostat. Stastistics Explained: https://ec.europa.eu/eurostat/statistics-explained/index.php/Causes_of_death_statistics
Felitti, J. V. (2002). The Relation Between Childhood Experiences and Adult Health: Turning Gold into Lead. The Permanente Journal, 6, (1), 44-47.
Felitti, J. V., Anda, F. R., Nordenberg, D., Williamson, F. D., Spitz, M. A., Edwards, V., . . . Marks, S. J. (1998). Relationship of Childhood Abuse and Household Dysfunction to Many of the Leading Causes of Death in Adults. American Journal of Preventive Medicine, 14, (4), 245-258.
Finkelhor, D. (2020). Trends in Adverse Childhood Experiences (ACEs) in the United States. Child Abuse & Neglect, 108.
Follette, M. V., & Vechiu, C. (2017). Adult survivors of childhood sexual abuse: Review of theoretical and empirical literature. În S. N. Gold, M. J. Cook, & J. C. Dalenberg, APA Handbook of Trauma Psychology. Volume 1: Foundations in Knowledge (pg. 117-127). Washington, DC: American Psychological Association.
Golics, J. C., Basra, A. K., Finlay, Y. A., & Salek, S. (2013). The impact of disease on family members: a critical aspect of medical care. Journal of the Royal Society of Medicine, 106, (10), 399-407.
Haimi, M., & Lerner, A. (2016). The Impact of Parental Separation and Divorce on the Health Status of Children, and the Ways to Improve it. Jorunal of Clinical & Medical Genomics, 4, (1).
Han, S. K., Kim, L., & Shim, I. (2012, Decembrie 26). Stress and Sleep Disorder. Experimental Neurobiology, 21, (4), 141-150. Preluat de pe US National Library of Medicine National Istitutes of Health: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3538178/
Herruzo, C., Trenas, R. A., Pino, J. M., & Herruzo, J. (2020). Study of the Differential Consequences of Neglect and Poverty on Adaptative and Maladaptative Behavior in Children. International Journal of Environmental Research and Public Health, 17, (3).
Hillis, D. S., Anda, F. R., Felitti, J. V., & Marchbanks, A. P. (2001). Adverse Childhood Experiences and Sexual Risk Behaviors in Women: A Retrospective Cohort Study. Family Planning Perspectives, 33, (5), 206-211.
Hiyoshi, A., Berg, L., Grotta, A., Almuqist, Y., & Rostila, M. (2021). Parental death in childhood and pathways to increased mortality across the life course in Stockholm, Sweden: A cohort study. PLOS Medicine, 18, (3).
Ip, P., Wong, S. R., Li, L. S., Chan, L. K., Ho, K. F., & Chow, C.-b. (2016). Mental Health Consequences of Childhood Physical Abuse in Chinese Populations: A Meta-Analysis. Trauma, Violence, & Abuse, 17, (5), 571-584.
Ireland, M. J., & Pakenham, K. I. (2010). Youth adjustment to parental illness or disability: The role of illness characteristics caregiving, and attachment. Psychology, Health & Medicine, 15, (6), 632-645.
Irish, L., Koboyashi, I., & Delahanty, L. D. (2010). Long-term Physical Health Consequences of Childhood Sexual Abuse: A Meta-Analytic Review. Journal of Pediatric Psychology, 35, (5), 450-461.
Jacobs, R. J., & Bovasso, B. G. (2009). Re-Examining the Long-Term Effects of Experiencing Parental Death in Childhood on Adult Psychopathology. The Journal of Adult Psychopathology, 197, (1), 24-27.
Kajeepeta, S., Gelaye, B., Jackson, L. C., & Williams, A. M. (2015). Adverse childhood experiences are associated with adult sleep disorders: a systematic review. Sleep Medicine, 16, (3), 320-330.
Kalmakis, K. A., & Chandler, G. E. (2013). Adverse childhood experiences: towards a clear conceptual meaning. Journal of Advenced Nursing, 70, (7), 1489-1501.
Kendall-Tackett, K. A. (2004). Thinking outside the box. Why research on self-efficacy and sleep disorders is relevant for trauma survivors. În A. K. Kendall-Tackett, Health consequences of abuse in the family: A clinical guide for evidence-based practice (pg. 112-133). Abingdon: Routledge.
Kendall-Tackett, K. A. (2012). The Long-Term Health Effects of Child Sexual Abuse. În P. Goodyear-Brown, Handbook of Child Sexual Abuse: Identification, Assessment, and Treatment (pg. 49-61). New Jersey: John Wiley & Sons, Inc.
Kolko, J. D., & Berkout, V. O. (2017). Child Physical Abuse. În S. N. Gold, M. J. Cook, & J. C. Dalenberg, APA Handbook of Trauma Psycholgy. Volume 1: Foundations in Knowledge (pg. 99-116). Washington, DC: American Psychological Association.
Kuzminskaite, E., Vinkers, H. C., Elzinga, M. B., Wardenaar, J. K., Giltay, J. E., & Penninx, W. J. (2020). Childhood trauma and dysregulation of multiple biological stress systems in adulthood: Results from the Netherlands Study of Depression and Anxiety (NESDA). Psychoneuroendocrinology, 121.
Leeb, T. R., Lewis, T., & Zolotor, A. J. (2011). A Review of Physical and Mental Health Consequences of Child Abuse and Neglect and Implications for Practice. American Journal of Lifestyle Medicine, 5, (5), 454-468.
Lucassen, A. E., & Cizza, G. (2012). The Hypothalamic-Pituitary-Adrenal Axis, Obesity, and Chronic Stress Exposure: Sleep and the HPA Axisin Obesity. Current Obesity Reports, 1, (4), 208-215.
Luecken, L. J., & Roubinov, D. S. (2012). Pathways of Lifespan Health Following Childhood Parental Death. Social and Personality Psychology Compass, 6, (3), 243-257.
Luyten, P., Assche, V. L., Kadriu, F., Krans, J., Claes, L., & Fonagy, P. (2017). Other Disorders Often Associated With Psychological Trauma. In S. N. Gold, M. J. Cook, & J. C. Dalenberg, APA Handbook of Trauma Psychology. Volume 1: Foundations in Knowledge (pp. 243-280). Washington, DC: American Psychological Association.
Maniam, J., Antoniadis, C., & Morris, J. M. (2014). Early-life stress, HPA axis adaptation, and mechanisms contributing to later health outcomes. Frontiers in Endocrinology, 5.
McCoy, L. M., & Keen, M. S. (2014). Child Abuse and Neglect. New York: Psychology Press.
Monnat, S. M., & Chandler, R. F. (2015). Long-Term Physical Health Consequences of Adverse Childhood Experiences. The Sociological Quarterly, 56, (4), 732-752.
Mullers, E.-S., & Dowling, M. (2008). Mental health consequences of child sexual abuse. British Journal of Nursing, 17, (22), 1428-1433.
Nicolaides, C. N., Vgontzas, N. A., Kritikou, I., & Chrousos, G. (2016). HPA Axis and Sleep. Preluat de pe National Center for Biotechnology Information: https://www.ncbi.nlm.nih.gov/books/NBK279071/
Norman, R. E., Byambaa, M., De, R., Butchart, A., & Scott, J. (2012). The Long-Term Health Consequences of Child Physical Abuse, Emotional Abuse, and Neglect: A Systematic Review of Meta-Analysis. PLoS Medicine, 9, (11).
Pakenham, I. K., & Cox, S. (2014). The effects of parental illness and other ill family members on the adjustment of children. Annals of Behavioral Medicine, 48, (3), 424-437.
Pasquali, R., Vicennati, V., Cacciari, M., & Pagotto, U. (2006). The hypothalamic-pituitary-adrenal axis activity in obesity and the metabolic syndrome . Annals of the New York Academy of Sciences, 1083, 111-128.
Perry, D. B., & Pollard, R. (1997). Altered brain development following global neglect in early childhood. Society For Neuroscience: Proceedings from Annual Meeting. New Orleans.
Pierce, M., Hope, F. H., Kolade, A., Gellatly, J., Osam, S. C., Perchard, R., . . . Abel, M. K. (2020). Effects of parental mental illness on children’s physical health: systematic review and meta-analysis. The British Journal of Psychiatry, 217, (1), 354-363.
Ramiro, S. L., Madrid, J. B., & Brown, W. D. (2010). Adverse childhood experiences (ACE) and health-risk behaviors among adults in a developing country setting. Child Abuse & Neglect, 34, (11)1, 842-855.
Reyes, G., Elhai, D. J., & Ford, D. J. (2008). The Encyclopedia of Psychological Trauma. New Jersey: John Wiley & Sons, Inc.
Rutters, F., La Fleur, S., Lemmens, S., Born, J., Martens, M., & Adam, T. (2012). The Hypothalamic-Pituitary-Adrenal Axis, Obesity, and Chronic Stress Exposure: Foods and HPA Axis. Current Obesity Reports, 1, 199-207.
Sachs-Ericsson, N., Cromer, K., Hernandez, A., & Kendall-Tackett, A. K. (2009). The association between childhood abuse, health and pain-related problems, and the role of psychiatric disorders and current life stress. În L. V. Banyard, J. V. Edwards, & A. K. Kendalll-Tackett, Trauma and Physical Health. Understanding the effects of extreme stress and of psychological harm (pg. 1-26). New York: Routledge.
Sala, M., Delvecchio, G., & Brambilla, P. (2020). Neuroimaging and Cognition of Early Traumatic Experiences. În G. Spalleta, D. Janiri, F. Piras, & G. Sani, Childhood Trauma in Mental Disorders: A Comprehensive Approach (pg. 29-55). Cham: Springer.
Salinas-Miranda, A. A., Salemi, L. J., King, M. L., Baldwin, A. J., Berry, ”. E., Austin, A. D., . . . Salihu, M. H. (2015). Adverse childhood experiences and health-related quality of life in adulthood: revelations from a community needs assessment. Health and Quality of Life Outcomes, 13.
Schnurr, P. P. (2017). Physical Health and Health Services Utilization. În S. N. Gold, M. J. Cook, & J. C. Dalenberg, APA Handbook of Trauma Psychology. Volume 1: Foundations in Knowledge (pg. 349-370). Washington, DC: American Psychological Association.
Schorre, N. A. (2017). Modern Attachment Theory. În S. N. Gold, M. J. Cook, & J. C. Dalenberg, APA Handbook of Trauma Psychology. Volume 1: Foundations in Knowledge (pg. 389-406). Washington, DC: American Psychological Association.
Springer, W. K., Sheridan, J., Kuo, D., & Carnes, M. (2007). Long-term physical and mental health consequences of childhood physical abuse: Results from a large population-based sample of men and women. Child Abuse & Neglect, 31, (5), 517-530.
Størksen, I., Røysamb, E., Moum, T., & Tambs, K. (2005). Adolescents with a childhood experience of parental divorce: a longitudinal study of mental health and adjustment. Journal of Adolescence, 29, (6), 725-739.
Van Houdenhove, B., Luyten, P., & Egle, T. U. (2009). The role of childhood trauma in chronic pain and fatigue. În L. V. Banyard, J. V. Edwards, & A. K. Kendalll-Tackett, Trauma and Physical Health. Understanding the effects of extreme stress and of psychological harm (pg. 37-55). New York: Routledge.
Vink, M. R., van Dommelen, P., van der Pal, M. S., Eekhout, I., Pannebakker, D. F., Velderman, K. M., . . . Dekker, M. (2019). Self-reported adverse childhood experiences and quality of life among children in the two last grades of Dutch elementary education. Child Abuse & Neglect, 95.
Waite, R., & Ryan, A. R. (2020). Adverse Childhood Experiences: What Students and Health Professionals Need to Know. Abingdon: Routledge.
Walker, M. (2018). Despre somn: de ce este vital să dormim și să visăm. București: Vellant.
Weber, S., Jud, A., & Landolt, M. A. (2016). Quality of life in maltreated children and adult survivors of child maltreatment: a systematic review. Quality of Life Research, 25, 237-255.
Wiehn, J., Hornberg, C., & Fischer, F. (2018). How adverse childhood experiences relate to single and multiple health risk behaviours in German public university students: a cross-sectional analysis. BMC Public Health, 18, (1005). Wilson, D. R. (2010). Health Consequences of Childhood Sexual Abuse. Perspectives in Psychiatric Care, 46, (1), 56-64.
Sursă imagine reprezentativă: theheadteacher.com
Sursă foto #1 și #3: npr.org
Sursă foto #2: proprie
Sursă foto #4: zellx.de/hpa-axis/
Sursă foto #5: ncmh.info
Sursă foto #6: cacmercer.org
Sursă foto #7: http://sol-reform.com
Sursă foto #8: childabuse-neglect.weebly.com
Sursă foto #9: bachpanglobal.com
Sursă foto #10: verywellfamily.com










Pingback: Teoria lui Babette Rothschild despre cum „corpul își amintește” experiențele traumatice și modalități de intervenție psihoterapeutică în traumă – Lumen in mundo
Pingback: Intestine deprimate: rolul bacteriilor microbiomului intestinal în apariția și tratamentul depresiei – Lumen in mundo
Un material de o importanta uriasa ,care ar trebuii sa fie cunoscut si predat in toate institutiile din tara ,ca educatie parentala!
Pingback: Trauma din perioada copilăriei: ce reprezintă maltratarea copiilor (abuzul și neglijarea) și care este prevalența diferitelor forme de maltratare – Lumen in mundo